t.verson@free.fr
L'épreuve d'effort *
TABLE DES MATIERES *
Eléments du choix du matériel d'exercice *
Choix de la position *
Contre-indications absolues de l'épreuve d'effort *
Contre indications relatives de l'épreuve d'effort maximale *
Complication possibles de l'épreuve d'effort *
Matériel de réanimation à disposer en salle d'épreuve d'effort *
Conditions de l'épreuve d'effort *
Déroulement de l'épreuve d'effort *
Conditions d'arrêt de l'épreuve d'effort *
Différenciation des épreuves d'effort *
Indications à l'épreuve d'effort sous-maximale précoce SL des opérés coronaires *
Critères d'arrêt de l'épreuve d'effort sous-maximale précoce SL des opérés coronaires *
Facteurs d'altération des résultats de l'épreuve d'effort *
Fiabilité et prédictions de l'épreuve d'effort *
Protocoles de l'épreuve d'effort *
Etablissement des conditions de départ imposées lors de l'exercice maximal sur tapis roulant en fonction de VO2 Max *
Epreuve triangulaire *
Autres protocoles d'épreuves triangulaires *
Le protocole de Bruce (tapis roulant) *
Autre protocole de Bruce (1971) *
Epreuve rectangulaire *
Epreuve abrupte *
Test de Naughton *
Test de Balke normal *
Test de Balke faible *
Protocole de Cornell *
Test d'Ellestad modifié *
Test d'Ellestad *
Protocole standard *
Protocole
Protocole d'exercice progressif sur ergocycle pour enfants en fonction de la surface corporelle *
Protocole de l'épreuve du Mémorial Hospital *
Protocole de l'épreuve d'effort précoce entre J+14 et J+21 *
Protocole de l'épreuve d'effort semi-précoce entre J+30 et J+60 *
Hand grip test *
Fonctionnement de l'électrocardiogramme (ECG) *
Dérivations et positionnement des électrodes *
Fonctionnement *
Etude du tracé *
Tracé normal *
Troubles du rythme auriculaire *
Extrasystoles supraventriculaires *
Tachycardie auriculaire *
Flutter auriculaire *
Arythmie complète par fibrillation auriculaire *
Troubles du rythme ventriculaire *
Extrasystoles ventriculaires *
ESV monomorphes *
ESV polymorphes *
Tachycardie ventriculaire *
Fibrillation ventriculaire *
Les troubles de la conduction *
L'infarctus *
Correspondance de l'ECG et du cycle cardiaque *
Représentation schématique des voies de conduction cardiaque *
Le segment ST *
Anomalies du rythme électrique *
L'ECG à haute amplification *
L'enregistrement HOLTER *
Analyse des résultats aux tests *
Limites de l'épreuve d'effort *
L'épreuve d'effort (EE) est un élément
nécessaire du diagnostic. Souvent indispensable au paramétrage du
réentraînement à l'effort (RE), elle est toujours intéressante car elle permet
d'apprécier la capacité fonctionnelle, de quantifier les progrès et d'affiner
la programmation des séances du RE. Les valeurs importantes que donne l'EE pour
la programmation d'un entraînement sont:
F le premier seuil ventilatoire (SV1) ou seuil
d'adaptation cardio-respiratoire à l'exercice
F
le deuxième seuil ventilatoire (SV2) ou seuil d'accumulation de l'acide
lactique (SAAL) communément appelé seuil anaérobique. Il matérialise le moment
ou le corps produit plus d'acide lactique qu'il ne peut en éliminer, par manque
d'oxygène. Communément, atteindre cette zone anaérobique se traduit par
"taper dans le rouge".
F La
fréquence cardiaque maximale. Cette recherche doit toujours être autorisée au
préalable par le médecin, car elle peut être dangereuse chez certains patients.
La faible valeur prédictive de l'épreuve
d'effort chez le patient de moins de 40 ans la rend inutile dans ce cas, sauf
antécédents ou/et hérédité coronariens.
Eléments du choix du matériel
d'exercice
ü La VO2 Max est plus élevée sur un tapis
roulant incliné (3% mini) qu'en vélo. La consommation maximale est obtenue sur
tapis roulant incliné de 12° (21%) avec participation des bras (bâtons de ski).
 ü Wicks a constaté une
augmentation de VO2 Max de 17% sur tapis roulant par rapport à la
bicyclette, avec des résultats identiques sur le segment ST. TAS et TA x Fc
étaient légèrement plus élevés sur la bicyclette pour les mêmes niveaux
sous-maximaux.
ü Wicks a constaté une
augmentation de VO2 Max de 17% sur tapis roulant par rapport à la
bicyclette, avec des résultats identiques sur le segment ST. TAS et TA x Fc
étaient légèrement plus élevés sur la bicyclette pour les mêmes niveaux
sous-maximaux.
ü Le tapis roulant possède l'avantage d'exiger un
travail en mode réflexe, limitant de ce fait les implications négatives d'une
mauvaise volonté ou d'un défaut de motivation.
ü
La course sur tapis roulant a le même rendement que la course sur route, la
résistance de l'air en moins. Il est nécessaire d'utiliser une foulée normale,
en regardant devant soi, tête droite, coudes fléchis le long du corps, sans
appui sur les barres de sécurité.
ü
Le vélo entraîne souvent des sensations de fatigue au niveau des genoux. Le
patient doit être situé à la verticale des pédales, et la selle doit être
suffisamment haute, pour que la jambe soit presque complètement étendue quand
la pédale est en position basse. Le patient doit essayer de rester sur le
rythme de 60 rotations/mn
ü
Le travail sur ergocycle entraîne une augmentation de la tension supérieure de
20% à celle obtenue par un travail sur tapis roulant. Ceci est du au fait que
la composante statique du travail sur vélo est plus importante qu'à
ü Une épreuve d'effort maximale sur bicyclette
n'utilise que 20 à 35% des possibilités de contraction maximale des muscles.
ü Dans une épreuve basée sur le travail des membres
supérieurs, celui-ci ne peut atteindre plus de 70% de VO2 Max.
Néanmoins un travail des bras pour 20 à 30% de la puissance maximale, sujet en
position verticale, associé à un travail des jambes permet d'entraîner plus
longuement le système de transport de l'oxygène en économisant les muscles.
ü
La majorité des épreuves se pratique en orthostatisme. Néanmoins dans certains
cas on peut préférer l'épreuve couchée avec les différences suivantes par
rapport à la position debout:
Ø Fc Max moins élevée
Ø diminution du VES
Ø TAS moins élevée
Ø double produit Fc x TAS identique
Ø amplitude de sous-décalage ST moins importante
Ø variations d'amplitudes de l'onde R moins
importantes
ü
La consommation maximale d'O2 sur vélo en position allongée est de
85% de celle obtenue sur vélo en position assise, mais facilite le retour
veineux. Au repos, le volume d'éjection est plus grand en position couchée
qu'en position debout ou assise; à l'effort c'est l'inverse parce que le volume
d'éjection n'augmente quasiment pas en position couchée, alors qu'il augmente
proportionnellement à l'effort jusqu'à 50% des capacités en position assise ou
debout. En position debout Fc et TAS sont plus élevées, l'amplitude du
sous-décalage ST et les variations d'amplitude de l'onde R sont plus
importantes. L’exercice sur bicyclette horizontale détermine plus facilement
une ischémie et un OAP qu’en position assise parce que le décubitus dorsal
augmente considérablement la pré-charge
ü En présence d'une ischémie et d'une diminution de la
compliance du ventricule, le travail en position couchée augmente le retour
veineux de 200 à 300 ml et accroît la pression de remplissage du ventricule
gauche. L'augmentation de la pression télédiastolique accentuera la
sous-dénivellation de ST.
ü L'EE en position couchée entraîne 7 fois plus
d'œdèmes pulmonaires et détermine une augmentation du taux de mortalité de 0.6
à 1.2 pour 10000.
Contre-indications absolues de
l'épreuve d'effort
ü
patient cardiaque de plus de 70 ans
ü
infarctus du myocarde antérieur à 8 jours pour une EE sous maximale
ü
infarctus du myocarde antérieur à 6 semaines pour une EE maximale
ü
troubles du rythme cardiaque non contrôlés (sauf ESV peu nombreuses)
ü
fibrillation auriculaire non réduite
ü
arythmie ventriculaire non réduite
ü
fièvre importante
ü
signes ECG d'ischémie aiguë
ü
important sous-décalage ST au repos sans raison ischémique évidente
ü
douleurs thoraciques persistantes
ü
myocardiopathie obstructive, ü rétrécissement aortique serré
ü
sténose sévère du tronc coronaire gauche >80%
ü
myocardite
ü
péricardite
ü
HTA non contrôlée
ü
HTA supérieure à 200 mmHg au repos ou 250 mmHg à l'effort
ü
hypotension artérielle
ü
insuffisance respiratoire mal compensée au repos
ü
œdème pulmonaire
ü
HTA pulmonaire
ü
syncope d'effort
ü
anémie sévère
ü
hyperthyroïdie
ü
accident vasculaire cérébral récent
ü
diabète fortement déséquilibré
Contre indications relatives de
l'épreuve d'effort maximale
ü
infarctus du myocarde antérieur à moins de huit semaines
ü
maladie valvulaire
ü
maladie aortique
ü
tachycardie supérieure à 120 bats/min au repos
ü
anomalies ECG
ü
hyponatrémie
ü
hypokaliémie
ü
diabète mal équilibré
ü
antécédent d'épilepsie
maladie vasculaire cérébrale
Complication
possibles de l'épreuve d'effort
ü hypotension
ü hypoglycémie
ü poussée d'insuffisance cardiaque
ü troubles du rythme sévère
( < 0.024% = 2.4/10 000)
ü fibrillation ventriculaire (1/20 000)
ü infarctus aigu(1/100 000)
ü arrêt cardiaque
Statistiques
des morts subites durant une EE
= 1/10 000 sur une statistique de 1971 de170 000 EE
= 1/20 000 sur une statistique de 1977 de 445 000 EE
= 1/42 000 sur une statistique de 1982 de 1 065 000 EE
= 1/70 000 sur une statistique de 1996 citée par JP Broustet et H Douard.
Ces statistiques sont celles de l'épreuve d'effort. Le risque d'accident est infime (0.0037%) dans le réentraînement à l'effort où le patient a passé au préalable une visite médicale d'aptitude au sport ou mieux une épreuve d'effort. Le risque est encore diminué par un travail sous-maximal, en aérobie.
Matériel de réanimation à disposer en salle d'épreuve
d'effort
ü matériel d'intubation et de ventilation manuelle
(oxygène)
ü défibrillateur externe. Il permet d'appliquer un
choc électrique externe de 250 à 400 joules. Ce choc est douloureux et doit
s'appliquer sur un patient inconscient ou endormi à l'aide de deux électrodes
de
ü matériel d'injection et de perfusion
ü lit d'examen et potence à perfusion
ü médicaments (datant de moins de deux ans)
- bicarbonate de
sodium ou Tham
- levulose ou
glucose à 5%
- dérivés nitrés
per os, percutanés
 - antiarythmiques injectables (lidocaïne, bêtabloquants, stryadine)
- antiarythmiques injectables (lidocaïne, bêtabloquants, stryadine)
-
antiarythmiques injectables per os (dispyramide, bêtabloquants)
- substances
adrénergiques (isoprotérénol, adrénaline)
- sulfate
d'atropine
- chlorure de
calcium
- corticoïdes
injectables
- furosémide
injectable
- chlorozepate
dipotassique ou diapezom injectable per os
Conditions de l'épreuve d'effort
 ¢ Disposer d'un médecin
spécialiste à proximité.
¢ Disposer d'un médecin
spécialiste à proximité.
¢ En l'absence de médecin ou d'autorisation, il est
préférable d'interrompre la séance à 150 bats/min de Fc pour les sujets de plus
de 40 ans.
¢ patient légèrement vêtu,
¢ non à jeun (dernier repas léger sans excitant à + de
deux heures de l'épreuve)
¢ patient non médicamenté. Le traitement doit être
interrompu depuis 5 fois leur demi-vie. Dans ce cas l'EE est dite démaquillée.
Le risque encouru lors d'une EE démaquillée est moindre que celui d'ignorer une
atteinte coronarienne sévère.
¢ la patient n'aura pas fumé dans les deux heures
précédent l'épreuve
¢ température ambiante entre 20° et
¢ humidité ambiante aux alentours de 60%
¢ patient correctement informé des conditions de
l'épreuve
¢ ambiance détendue
¢ patient reposé et calme (laisser un délai entre son
arrivée et le début de l'épreuve)
¢ La peau et les électrodes de l'ECG doivent être
soigneusement préparées
¢ surveillance de la Fc, de l'ECG (scope) et de la TA.
nota: les
conditions d'une épreuve d'effort sont régies par la loi.
Déroulement
de l'épreuve d'effort
Ø Le meilleur moment pour une EE est le matin avant le
petit déjeuner.
 Ø Au préalable, la pression
artérielle et l'ECG sont enregistrés assis et debout pour établir que le
patient peut sans autre danger entamer une épreuve d'effort graduelle; pendant
cet enregistrement au repos, le patient devra hyperventiler pendant 20
secondes.
Ø Au préalable, la pression
artérielle et l'ECG sont enregistrés assis et debout pour établir que le
patient peut sans autre danger entamer une épreuve d'effort graduelle; pendant
cet enregistrement au repos, le patient devra hyperventiler pendant 20
secondes.
Ø Faire hyperventiler le sujet avant le test est
important car l'hyperventilation pré-exercice permet de déterminer les
apparitions d'un sous-décalage ST du à une alcalose.
Ø Chaque minute ou au minimum à chaque palier on
enregistre tension artérielle et ECG.
Ø Il est quasiment impossible de mesurer la pression
artérielle une fois dépassée la vitesse de
Ø Après l'EE le patient s'allonge et on enregistre ECG
et tension pendant 8 mn.
Ø Il est courant de trouver un tracé équivoque pendant
la récupération du fait de la position allongée.
Conditions d'arrêt de l'épreuve
d'effort
ü fréquence cardiaque maximale théorique atteinte
ü augmentation trop rapide de la Fc (insuffisance
cardiaque ou déconditionnement physique + HTA d'effort)
ü trouble auriculaire à l'exception des extrasystoles
ü trouble ventriculaire
ü ESV
G si > 10%
G de + en + fréquentes
G polymorphes
G bigéminées
G groupées
G associées à décalage de ST
ü
troubles de conduction apparaissant à l'effort
Ø bloc de branche droit sur hémibloc pré-excitant
Ø BAV de n'importe quel degré ü
diminution de la fréquence cardiaque
ü chute ou défaut d'augmentation de la tension
artérielle systolique
ü augmentation excessive de TAS
G ³ 22 cmHg pour 50% RFc
G ³ 25 cmHg pour un effort maximal
G ³ 28 cmHg pour un hypertendu actif en effort maximal
F autres données 'épreuves d'effort en
cardiologie" d'après des données de la SFC datant de décembre 1979
30 cmHg avant
40 ans
28 cmHg entre
40 et 50 ans
26 cmHg entre
50 et 60 ans
25 cmHg au
delà
ü augmentation de la tension diastolique plus
importante que l'augmentation de la tension systolique
ü dyspnée ou fatigue importante. Il importe de
faire la différence entre la fatigue locale due à la faiblesse musculaire et la
fatigue générale due à un mauvais état cardio-vasculaire
ü céphalées
ü diplopie
ü lipothymies
ü patient pâle et moite (vasoconstriction
périphérique)
ü vertiges, malaises, angoisses, confusion
ü signes ischémiques dont douleur angineuse
croissante. On peut admettre une légère douleur angineuse au début de
l'exercice et disparaissant par la suite (degré 1et 2). Il faut arrêter
l'exercice en cas de douleur angineuse de degré 3 (douleur moyenne) ou 4
(douleur intense)
ü anomalies ECG à l'effort
G sous-décalage ST >
G sus-décalage ST >
G sus-décalage ST en l'absence d'onde Q
G bloc de branche droit sur hémibloc pré-excitant
G bloc auriculo-ventriculaire
F L'arrêt de l'épreuve se fait progressivement en deux
minutes pour éviter un éventuel malaise vagal.
F Suivre la tension et l'ECG pendant 10 minutes ou
jusqu'au retour à l'état initial.
Différenciation des épreuves
d'effort
þ Une épreuve d'effort doit être interrompue lorsque
þ L'épreuve est dite sous maximale si une de ces
valeurs n'est pas atteinte. L'épreuve sous maximale sans découverte d'anomalie
se situe en général à 70% de Fc Max.
þ Une épreuve d'effort interrompue par des symptômes
de déficience est dénommée "SYMPTOMES LIMITED" ou "SL".
þ L'épreuve d'effort est dite significative, si les
anomalies recherchées sont présentes ou si à défaut d'anomalie le patient a
atteint 85% de
þ L'épreuve d'effort est dite précoce quand elle est
prescrite entre le huitième jour (J+8) et le 35ème jour (J+35) après
l'accident. Elle est destinée à faire un premier bilan et est sous-maximale SL
à 50% de la réserve de fréquence cardiaque (RFc).
þ L'épreuve d'effort tardive est réalisée après J+60
(J+90 dans les cas graves) à 100% de la RFc ou Fc Max. Elle est maximale SL.
Cette épreuve est renouvelée au 6ème mois, au 12ème mois
et ensuite tous les ans.
Indications à l'épreuve d'effort sous maximale précoce SL des opérés
coronaires
Ø pontages aorto-coronaires sans autre chirurgie associée
Ø sans anévrismectomie
Ø pas d'infarctus per ou postopératoire
Ø pas de péricardite
Ø pas de trouble du rythme dans les 48 heures précédent l'exercice
Ø Fc repos £ 100 bats/min
Ø PAS ³ 90 mmHg
Ø FEVG ³ 40%
Ø Hb ³ 10 mg/l
Ø pas de problème neurologique ou locomoteur
Critères d'arrêt de l'épreuve
d'effort précoce SL des opérés coronaires
Ø douleurs angineuses
Ø dyspnée ou inconfort respiratoire
Ø fatigue
Ø douleurs dans les jambes
Ø troubles du rythme
Ø troubles de la réponse tensionnelle à l'effort
Ø atteinte de 80% de Fc Max théorique
Ø TAS = 200 mmHg
Facteurs d'altération des résultats
de l'épreuve d'effort
ý éventuelle influence de facteurs externes sur la Fc
de repos (émotion, stress passager, contrariété, fébrilité, etc...) pouvant
induire une variation jusqu'à 20 pulsations par minute
ý horaire post-pandrial (moins de deux heures après la
fin d'un repas)
ý patient à jeun (risque d'hypoglycémie)
ý cigarettes récentes
ý café récent
ý fatigue, insomnie
ý contrariété, stress
ý fébrilité
ý maladie (rhume, grippe...)
ý émotion
ý appréhension devant l'effort
ý médicaments notamment antiangineux, antiarythmiques
et antihypertenseurs
ý maladresse ou incapacité à travailler sur le
matériel de l'épreuve. Le tapis de marche notamment demande un apprentissage
préalable du patient la veille de l'épreuve
Fiabilité et prédictions de
l'épreuve d'effort

L'épreuve
d'effort reste actuellement le système de dépistage présentant le meilleur
rapport prédictions / coût. Elle permet surtout de filtrer les patients et de
les diriger vers d'autres techniques plus fiables mais plus invasives.
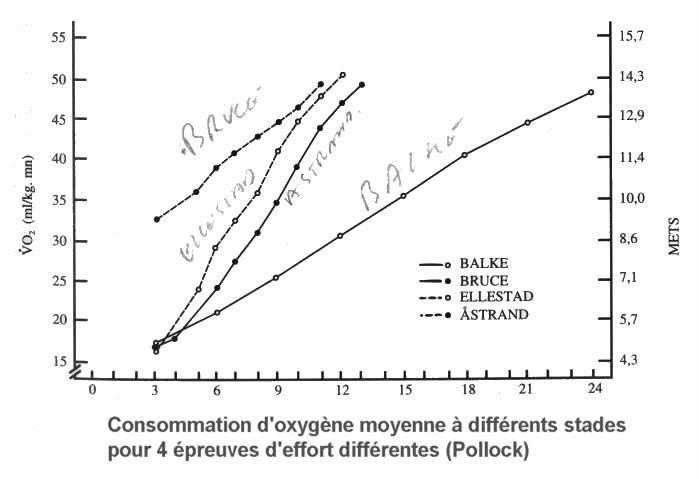
Protocoles de l'épreuve d'effort
Etablissement des conditions de
départ imposées lors de l'exercice maximal sur tapis roulant en fonction de VO2
Max
|
|
HOMMES |
FEMMES |
||||
|
VO2
Max prédite |
Vitesse en Km/h |
Degrés de pente |
% de pente |
Vitesse en Km/h |
Degrés de pente |
% de pente |
|
< 40 |
10.0 |
3.0 |
5.25 |
10.0 |
1.5 |
2.67 |
|
40 - 50 |
12.5 |
3.0 |
5.25 |
10.0 |
3.0 |
5.25 |
|
50 - 75 |
15.0 |
3.0 |
5.25 |
12.5 |
3.0 |
5.25 |
|
> 75 |
15.0 |
4.5 |
7.0 |
|
|
|
|
|
17.5 |
3.0 |
5.25 |
|
|
|
|
|
20.0 |
1.5 |
2.67 |
|
|
|
ð
Au préalable, ce test nécessite un échauffement de 10 minutes à 50% des
conditions de départ.
ð
On augmente ensuite l'inclinaison de 1.5° (2.67%) toutes les 3 minutes.
ð
La durée d'exercice maximale sera de 7 minutes.
ð
Le patient ne doit pas se tenir.
ð Echauffement de 3 minutes
ð Effort à charge croissante par palier de 1 mn
pendant 10 à 12 mn jusqu'à la puissance maximale supportée (PMS)
ð Intensité de la puissance par palier fixée en
fonction du sujet et notamment de son degré d'entraînement.
ð Récupération active 2 mn
ð Récupération passive 3 mn
Autres protocoles d'épreuves triangulaires
Ø course par périodes de 3 minutes séparées par des
intervalles de 4 à 5 mn de repos, l'inclinaison étant constante à 3° et la
vitesse augmentant de
Ø Si le principal but de l'EE est de tester VO2
Max ou de chercher un symptôme d'arrêt, on peut appliquer un protocole sans
état stable avec des paliers de 1 à 2 mn.
Ø Il existe plusieurs variantes d'EE triangulaires, notamment avec des paliers de 2 ou 3 minutes, car la Fc met 2 à 3 mn à atteindre son niveau d'équilibre (steady state), en d'autant plus de temps que le palier est élevé.


Le protocole de Bruce (tapis
roulant)
Echauffement: 3 à 5 minutes
|
Palier |
Durée totale |
Vitesse (km/h) |
Pente (%) |
pronostic vital à 5 ans |
|
0 |
3 mn |
2.7 |
0 |
|
|
½ |
6 mn |
2.7 |
5 |
|
|
1 |
9 mn |
2.7 |
10 |
52% |
|
2 |
12 mn |
4.0 |
12 |
75% |
|
3 |
15 mn |
5.5 |
14 |
86% |
|
4 |
18 mn |
6.8 |
16 |
100% |
|
5 |
21 mn |
8.0 |
18 |
|
|
6 |
24 mn |
8.8 |
20 |
|
|
7 |
27 mn |
9.6 |
22 |
|
Phase de récupération: jusqu'au retour à la
fréquence cardiaque de départ du début d'épreuve (après échauffement).
Autre protocole de Bruce (1971)
|
Palier |
Minutes |
Vitesse en km/h |
Pente en degrés |
Pente en % |
|
I |
3 |
2.7 |
5.7 |
10 |
|
II |
3 |
4.0 |
6.9 |
12 |
|
III |
3 |
5.5 |
8.0 |
14 |
|
IV |
3 |
6.8 |
9.1 |
16 |
|
V |
3 |
8.0 |
10.3 |
18 |

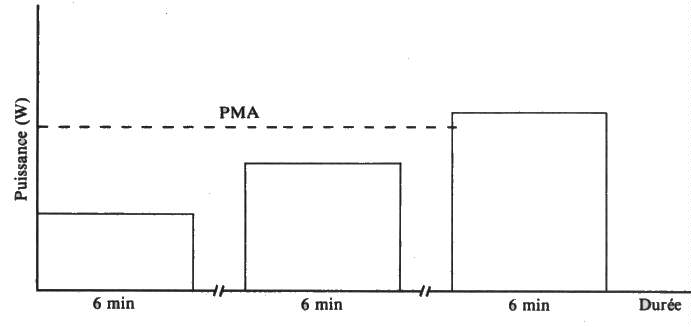 à charge constante sur un palier déterminé pour vérifier le comportement
du sujet en prévision d'un travail sur ce seuil.
à charge constante sur un palier déterminé pour vérifier le comportement
du sujet en prévision d'un travail sur ce seuil.
Nota: il est indispensable de prendre la tension à chaque
palier. Une diminution de la tension signe souvent un dysfonctionnement du
ventricule gauche.
Epreuve abrupte
Elle consiste deux heures après une épreuve
quasi maximale négative à refaire le test d'emblée au dernier palier, sans
échauffement dans le but de démasquer une ischémie masquée par les mécanismes
d'adaptation. En effet des protocoles d'EE trop progressifs peuvent masquer
l'ischémie.
|
Palier |
Durée totale (mn) |
Vitesse (km/h) |
Pente (%) |
|||||||||
|
1 |
2 |
1.6 |
0 |
|||||||||
|
2 |
4 |
3.2 |
0 |
|||||||||
|
3 |
6 |
3.2 |
3.5 |
|||||||||
|
4 |
8 |
3.2 |
7.0 |
|||||||||
|
5 |
10 |
3.2 |
10.5 |
|||||||||
|
6 |
12 |
3.2 |
14 |
|||||||||
|
7 |
14 |
3.2 |
17.5 |
|||||||||
|
Palier |
Durée (mn) |
Vitesse (km/h) |
Pente (%) |
|||||||||
|
1 |
2 |
4.8 |
2.5 |
|||||||||
|
2 |
4 |
4.8 |
5.0 |
|||||||||
|
3 |
6 |
4.8 |
7.5 |
|||||||||
|
4 |
8 |
4.8 |
10.0 |
|||||||||
|
5 |
10 |
4.8 |
12.5 |
|||||||||
|
6 |
12 |
4.8 |
15.0 |
|||||||||
|
7 |
14 |
4.8 |
17.5 |
|||||||||
|
8 |
16 |
4.8 |
20.0 |
|||||||||
|
9 |
18 |
4.8 |
22.5 |
|||||||||
|
10 |
20 |
4.8 |
25.0 |
|||||||||
|
11 |
22 |
4.8 |
27.5 |
|||||||||
|
12 |
24 |
4.8 |
30.0 |
|||||||||
|
Test de Balke faible |
||||||||||||
|
Palier |
Durée totale (mn) |
Vitesse (km/h) |
Pente (%) |
|||||||||
|
1 |
2 |
3.2 |
0 |
|||||||||
|
2 |
4 |
3.2 |
2.5 |
|||||||||
|
3 |
6 |
3.2 |
5.0 |
|||||||||
|
4 |
8 |
3.2 |
7.5 |
|||||||||
|
5 |
10 |
3.2 |
10.0 |
|||||||||
|
6 |
12 |
3.2 |
12.5 |
|||||||||
|
7 |
14 |
3.2 |
15.0 |
|||||||||
|
8 |
16 |
3.2 |
17.5 |
|||||||||
|
9 |
18 |
3.2 |
20.0 |
|||||||||
|
10 |
20 |
3.2 |
22.5 |
|||||||||
|
Protocole de Cornell |
||||||||||||
|
Stade |
Vitesse km/h |
% Pente |
Temps mn |
VO2 ml/mn/kg |
||||||||
|
1 |
2.7 |
2 |
2 |
7 |
||||||||
|
2 |
2.7 |
4 |
2 |
11 |
||||||||
|
3 |
2.7 |
6 |
2 |
17 |
||||||||
|
4 |
3.4 |
8 |
2 |
19 |
||||||||
|
5 |
4 |
10 |
2 |
25 |
||||||||
|
6 |
4.8 |
12 |
2 |
30 |
||||||||
|
7 |
5.4 |
14 |
2 |
35 |
||||||||
|
8 |
6 |
16 |
2 |
40 |
||||||||
|
9 |
6.7 |
18 |
2 |
47 |
||||||||
Test de Balke normal
Test d'Ellestad modifié
|
Palier |
Durée mn |
Vitesse km/h |
Pente |
Watts |
VO2ml/mn/kg
pour un sujet de |
|
I |
3 |
2.7 |
10% |
50 |
20 |
|
2 |
2 |
4.8 |
10% |
100 |
24 |
|
3 |
2 |
6.4 |
10% |
150 |
34 |
|
4 |
3 |
8.0 |
10% |
200 |
41.7 |
|
5 |
2 |
8.0 |
15% |
250 |
46 |
|
6 |
2 |
9.7 |
15% |
300 |
59.3 |
|
7 |
2 |
11.3 |
15% |
350 |
68.5 |
N = n(W+L) (2.3 + 0.32 [V - 2.5] 1.65 + G
[0.2 + 0.07 (V - 2.5)]
M = dépense énergétique en Kcal/h
n = facteur lié au terrain. Le facteur est
égal à 1 pour la marche sur tapis roulant
W = poids corporel en kg
L = charge de travail en kg
V = vitesse de marche en km/h
G = Pente en %
Test d'Ellestad
|
Palier |
Durée totale (mn) |
Vitesse (km/h) |
% de pente |
|
1 |
3 |
2.8 |
10 |
|
2 |
5 |
4.8 |
10 |
|
3 |
7 |
6.4 |
10 |
|
4 |
10 |
8 |
10 |
|
5 |
12 |
9.6 |
15 |
|
6 |
14 |
11.2 |
15 |
|
7 |
16 |
12.8 |
15 |
Pour déterminer de la manière la plus
efficace VO2 Max, l'épreuve sur bicyclette doit être réalisée entre
8 et 12 minutes. Après échauffement, la résistance est incrémentée de 15 à 25
watts toutes les une ou deux minutes en fonction de la réponse cardiaque du
sujet.
Protocole US AIR FORCE SCHOOL OF
AEROSPACE MEDECINE (USAFSAM)
|
Stade |
Vitesse |
% Pente |
Temps |
VO2 ml/mn/kg |
|
1 |
|
0 |
3 mn |
14 |
|
2 |
5.3 |
5 |
3 |
21 |
|
3 |
5.3 |
10 |
3 |
28 |
|
4 |
5.3 |
15 |
3 |
36 |
|
5 |
5.3 |
20 |
3 |
46 |
|
6 |
5.3 |
25 |
3 |
52 |
Protocole d'exercice progressif sur
ergocycle pour enfants en fonction de la surface corporelle
|
PalierSC < en kg.m/min |
SC entre 1 et |
SC > en kg.m/min |
|
|
1 |
200 |
200 |
200 |
|
2 |
300 |
400 |
500 |
|
3 |
500 |
600 |
800 |
|
valeur ajoutée |
100 |
100 |
200 |
|
Vitesse de pédalage: 60 à 70 RPM - Durée des paliers: 3 minutes |
|||
Protocole de l'épreuve du Mémorial
Hospital
|
Palier |
Vitesse |
Pente % |
Durée en mn |
VO2 ml/mn/kg |
|
1 |
2.7 |
10 |
3 |
15 |
|
2 |
4.8 |
10 |
2 |
25 |
|
3 |
6.4 |
10 |
2 |
35 |
|
4 |
8.0 |
10 |
2 |
45 |
|
5 |
8.0 |
15 |
2 |
55 |
|
6 |
9.7 |
15 |
2 |
65 |
Protocole de l'épreuve d'effort
précoce entre J+14 et J+21
|
Palier |
Vitesse |
Pente % |
Durée en mn |
VO2 en ml/mn/kg |
|
1 |
2.4 |
0 |
3 |
6 |
|
2 |
2.4 |
4 |
3 |
9 |
|
3 |
2.4 |
8 |
3 |
12 |
|
4 |
2.7 |
10 |
3 |
15 |
|
5 |
3.2 |
12 |
3 |
20 |
Protocole de l'épreuve d'effort semi-précoce entre J+30 et J+60
L'épreuve est réalisée aux intensités de travail suivantes:
60% RFc ou Fc Max la 5ème semaine
70% RFc ou Fc Max la 6ème semaine
80% RFc ou Fc Max la 7ème semaine
90% RFc ou Fc Max la 8ème semaine
Hand grip test
Il s'agit d'un effort de serrage manuel
pratiqué pour déterminer les modifications de la tension artérielle à l'effort
statique. Ce test permet d'apprendre au patient à contrôler une contraction
statique de 20 à 50% de la contraction maximale pendant une minute. On pratique
ce test avec un musclet.

Fonctionnement de
l'électrocardiogramme (ECG)
Dérivations et positionnement des
électrodes
 L'ECG permet d'enregistrer et de surveiller l'activité électrique du
corps.
L'ECG permet d'enregistrer et de surveiller l'activité électrique du
corps.
Les électrodes sont fixées sur des régions
de faible parasitage musculaire:
ð manubrium sternal
ð manubrium xyphoïde
ð acromion
ð région sous-claviculaire
ð zone sous-pectorale des 4ème et 5ème
espaces intercostaux
ð 5ème lombaire
 On utilise en général un nombre d'électrodes différent pour une épreuve
d'effort (12 dérivations) qui réclame un enregistrement précis et détaillé ou
pour un réentraînement à l'effort qui réclame une surveillance simplifiée
(fonction scope à 3 dérivations).
On utilise en général un nombre d'électrodes différent pour une épreuve
d'effort (12 dérivations) qui réclame un enregistrement précis et détaillé ou
pour un réentraînement à l'effort qui réclame une surveillance simplifiée
(fonction scope à 3 dérivations).
F
F
90% des modifications ischémiques sont repérées sur cette dérivation.
Néanmoins la repolarisation auriculaire peut
interférer avec le sous-décalage ST et provoquer des faux positifs.
F L'utilisation des 12 dérivations standards permet de
détecter les ischémies situées dans des territoires échappant à CM5. Elle
augmente la sensibilité du test de 10 à 20%.
 Le papier défile à une vitesse de
Le papier défile à une vitesse de
Les données électriques sont amplifiées de
manière à ce que 1 millivolt (mv) =
Les derniers
convertisseurs de mesure permettent de déterminer des différences de voltage de
0.5 µv 1000 fois par seconde minimum et permettent de détecter des variations
d'amplitude de ST de


Le tracé standard d'un ECG se caractérise
comme suit:
Ø P = dépolarisation des oreillettes
Ø PR = conduction auriculo-ventriculaire
Ø qRs = dépolarisation des ventricules
Ø ST-T = repolarisation des ventricules au cours de la
diastole ventriculaire
Ø J = jonction entre S et ST
Tracé
normal
þ
Il faut entre 0.20 et 0.30 s avant que le cœur ne reçoive un autre influx. Il
s'agit de la période réfractaire.
þ
FC normale 50 à 90 bpm
þ
L'onde P dure 0.15 s.
þ
PR: 120 - 200 ms
þ
QRS: 60-100 ms
þ
Le complexe qRs suit l'onde P de 0.15 à O.16 s.
þ
QT: suivant Fc
þ
Direction des forces durant QRS: de + 90° à - 30°
L'ECG est très sensible et son analyse doit
rester très critique. Le dernier décret de compétence des kinésithérapeutes leur
donne le droit à la prise de l'ECG, le diagnostic restant du ressort du
médecin.
Troubles du rythme auriculaire
Extrasystoles supraventriculaires
Une ESSV est une contraction myocardique
prématurée d'origine auriculaire. Elle se traduit par:
-
une onde P prématurée de forme anormale
-
une conduction auriculo-ventriculaire souvent normale, PR ³ 0.12 s
-
QRS normal
-
repos non compensateur
Le rythme cardiaque n'est plus géré par le
nœud sinusal. Il est rapide 100 à 250 bats/min. Les QRS sont normaux, suivis ou
non d'une onde P.
C'est une tachycardie d'origine auriculaire
régulière et très rapide (autour de 300 bats/min); les ondes auriculaires
anormales sont parfaitement régulières et en forme de dents de scie. Les QRS
sont normaux et surviennent après 2 (flutter 2/1) ou 3 (flutter 3/1) ondes P…
Arythmie complète par fibrillation auriculaire
L'activité auriculaire est irrégulière et
anarchique. Les QRS sont normaux et surviennent de façon irrégulière. Il n'y a
plus de conduction auriculo-ventriculaire mesurable.
Troubles du rythme ventriculaire
Une ESV est une contraction myocardique
prématurée d'origine ventriculaire naissant soit des branches du faisceau de
His, soit du réseau de Purkinje, soit du myocarde indifférencié. Elle se
caractérise par sa précocité, un QRS élargi, un repos compensateur.
La forme du QRS est toujours identique, leur
origine est la même.
QRS de formes différentes, d'origines
différentes.
- bigéminées: 1 QRS normal + 1 ESV + 1 QRS
normal + 1 ESV …
- trigéminées: 2 QRS normaux + 1 ESV…
On peut observer par gravité croissante
-
des ESV isolées
-
des doublets ventriculaires (2 ESV de suite)
-
des triplets ventriculaires (3 ESV de suite). Un seul triplet ventriculaire
impose
l'arrêt de l'exercice.
-
une salve (plusieurs ESV à la suite)
C'est une succession de QRS larges, de
fréquence régulière supérieure à 100 bats/min. Il y a dissociation auriculo-ventriculaire.
La tachycardie ventriculaire est le stade précédent la fibrillation
ventriculaire.
C'est une succession de complexes
ventriculaires anormaux qui correspond à une perte d'activité synchronisée des
cellules myocardiques. Elle signe l'inefficacité de la pompe musculaire
entraînant l'arrêt circulatoire et la mort.
Les troubles de la conduction intracardiaque
sont appelés blocs; ils peuvent être localisés à n'importe quel étage sur le
trajet de l'onde d'activation anormale:
- entre le nœud sinusal et le myocarde
auriculaire (bloc sino-auriculaire)
- entre les deux oreillettes droite et
gauche (bloc sino-auriculaire)
- au niveau des ventricules (bloc de
branche) complets ou incomplets
- entre les oreillettes et les ventricules
(bloc auriculo-ventriculaire)
- les blocs
auriculo-ventriculaires de premier degré correspondent à un simple
ralentissement de la conduction
- les blocs de
deuxième degré correspondent à une interruption complète mais intermittente de
la conduction
- les blocs de
troisième degré correspondent à une interruption complète et permanente de la
conduction
L'activation cardiaque est assurée par un
rythme d'échappement né en-dessous du bloc. Il existe des blocs bilatéraux,
droits, gauches, gauches antérieurs ou gauches postérieurs.
Souvent précédé très transitoirement d'une
onde T ample, pointue, positive, un courant de lésion sous-épicardique, maximum
dans les premières heures de l'IDM, apparaît ensuite. Il s'inscrit sous la
forme d'un sus-décalage à convexité supérieure du segment ST dans les
dérivations faisant face à la zone infarcie. Le segment ST peut englober l'onde
T réalisant ainsi l'onde de Pardee, caractéristique de l'infarctus en cours de
constitution. Simultanément il existe des signes indirects de l'infarctus
(image en miroir) se traduisant par un courant de lésion sous-endocardique
(sous-décalage de ST) dans les dérivations opposées à
Correspondance de l'ECG et du cycle
cardiaque
 La dépolarisation du nœud sinusal se propage dans les oreillettes et
rejoint le nœud auriculo-ventriculaire. A ce point, l'influx est retardé de 200
ms environ afin de donner le temps aux oreillettes de se contracter.
La dépolarisation du nœud sinusal se propage dans les oreillettes et
rejoint le nœud auriculo-ventriculaire. A ce point, l'influx est retardé de 200
ms environ afin de donner le temps aux oreillettes de se contracter.
 Le NAV donne naissance au faisceau auriculo-ventriculaire (Faisceau de
His) qui transmet rapidement l'influx dans les ventricules par des fibres
spécialisées (les fibres de Purkinje).
Le NAV donne naissance au faisceau auriculo-ventriculaire (Faisceau de
His) qui transmet rapidement l'influx dans les ventricules par des fibres
spécialisées (les fibres de Purkinje).
De ces fibres partent des embranchements qui
pénètrent dans les ventricules droit et gauche.
Environ 60 ms après l'arrivée de l'influx
dans les ventricules, les fibres musculaires des ventricules sont stimulées.
La transmission de l'influx cardiaque suit
le chemin suivant:
Ø
nœud sinusal,
Ø
oreillette,
Ø
nœud auriculo-ventriculaire,
Ø
faisceau auriculo-ventriculaire,
Ø
ventricule.

Représentation
schématique des voies de conduction cardiaque
(d'après Slama R et Motté G)

S: sinus de Keith et Flack
A: myocarde musculaire
N: nœud d'Aschoff
HB: trois des branches du faisceau de His
P: fibres de Purkinje
V: myocarde ventriculaire
La dépolarisation est responsable de QRS et
la repolarisation de l'onde T. L'onde U pourrait correspondre à la
repolarisation des fibres de Purkinje
Le sous ou sus-décalage du segment ST est
significatif de l'ischémie myocardique.





Après infarctus
30% des patients ont des ESV isolées et monomorphes, 7 à 11% ont des formes
répétitives.
Anomalies du rythme électrique
|
Critères admis de reconnaissance d'une sous-dénivellation significative du segment ST lors de l'épreuve maximale |
||
|
Configuration de ST au repos |
Configuration de ST pendant ou après l'exercice |
Sous-dénivellation ST en mm et lieu de mesure |
|
Normal |
Horizontal |
|
|
|
Ascendant |
|
|
|
Descendant |
|
|
Segment ST et onde T plats ou peu marqués |
Horizontal |
|
|
|
Ascendant |
|
|
|
Descendant |
|
|
Onde T inversée |
Horizontal |
|
|
|
Ascendant |
|
|
|
Descendant |
|
Ø
Le sous décalage du segment ST est mesuré à 0.06 s du point J. Il est
significatif si:
Ø sous-décalage ascendant faisant encore
ou
Ø sous-décalage horizontal de
Ø l'inversion de T pendant la phase de récupération
majore ce signe;
Ø sous-décalage en faux ou descendant de ST; il s'agit
du signe spécifique de l'ischémie;
Ø sous-décalage au repos disparaissant à l'effort.
Généralement bénin, mais sans certitude;
Ø sous-décalage intermittent variant avec la
respiration, caractérise 50% de coronaropathies et 50% de sujets sains avec une
faible performance ventriculaire gauche, doit être associé à une augmentation
de R pour caractériser une atteinte;
Ø sous-décalage succédant à des diastoles longues. Il
s'enregistre généralement pendant la phase de récupération et traduit une
baisse de la compliance;
Ø sous-décalage associé à un complexe
supraventriculaire prématuré; rare, se rencontre en période de récupération;
Ø alternance du sous-décalage; rare; coronaropathie
sévère;
Ø sous-décalage ST apparaissant tardivement en
récupération; faible valeur prédictive;
Ø sous-décalage convexe. Signe une coronaropathie si
il est franc et au moins égal à
Ø la repolarisation auriculaire et la surimposition de
l'onde U peuvent relever les jonctions PQ et TP majorant l'impression de
sous-décalage;
Ø sous-décalage arrondi; signe d'une bonne prédiction
de l'ischémie, moins net que le sous-décalage horizontal;
Ø abaissement d'un sous-décalage ST très ascendant et
légèrement convexe de telle sorte qu'il rejoint la ligne isoélectrique définie
par PQ en moins de 0.04 à 0.06 s après le point J. La pente du segment ST est
de 0.7 mV/s;
Ø Le sous-décalage ST se produit à partir d'une
sténose de 50% qui peut passer inaperçue chez les sportifs dont les coronaires
sont larges.
Ø Sus-décalage de ST. Si le sous-décalage signe une ischémie
sous-endocardique, le sus-décalage signe une ischémie plus sévère, transmurale,
d'origine spasmodique.
Ø Le sus-décalage précédé d'un sous-décalage est
encore plus prédictif.
Ø A l'inverse un sus-décalage apparaissant en récupération
et non précédé d'un sous-décalage semble bénin.
Ø Le sus-décalage au repos signe un anévrisme
ventriculaire post-infarctus.
Ø
L'onde Q septale augmente à l'exercice chez le patient normal de
Ø Ondes Q suggérant un infarctus > 40 ms; > ¼ de
l'onde R suivante;
Ø l'onde Q est plus petite chez les coronariens
Ø Après effort, l'absence d'onde Q associée au
sous-décalage ST identifie 100% de vrais positifs.
Ø
A l'effort l'onde R diminue, son augmentation est significative d'une atteinte
coronaire sévère. Sous réserves, on relève les modifications suivantes:
Ø diminution de R sans sous-décalage ST pour le sujet
normal
Ø diminution de R + sous-décalage ST pour une
coronaropathie modérée avec une bonne fonction ventriculaire
Ø augmentation de R + sous-décalage ST pour une
coronaropathie sévère avec une mauvaise fonction ventriculaire.
Ø
Onde T négative; repositivation d'ondes T négative si associée à un sous-décalage
ST.
Ø Inversion de l'onde U; prédictive d'une sténose de
l'interventriculaire antérieure.
Ø Hypertrophie gauche
Ø Sokolow: SV1, RV5 ³ 3.5 mV ou 4.5 mV pour les
sujets < 30 ans
Ø Lewis: (R1 + SIII) - (RIII+S1) ³ 1.7 mV
Ø Troubles de la repolarisation, segment ST descendant
avec onde T négative
Ø Bloc de branche gauche
Ø W.P.W. allongement de qRs avec ondes delta
Ø Allongement de l'intervalle QT, faiblement
prédictif; à associer à un ST ascendant
Ø Raccourcissement de l'espace PR
Ø Augmentation d'amplitude de l'onde P
Ø
Abaissement de l'espace PR ou PQ lié à l'augmentation de l'onde de
repolarisation auriculaire avec abaissement de la ligne isoélectrique de
référence.
Ø
Légère diminution d'amplitude de QRS sur R S et T avec tendance à la déviation
axiale droite
Ø
L'augmentation rapide de Fc fait suspecter une insuffisance cardiaque ou une DE
souvent liée à une HTA à l'effort.
Ø Le double produit TAS x Fc baisse d'un test à
l'autre en cas d'apparition d'ischémie.
Ø Chez les sujets normaux fournissant leur PMA, PQ se
raccourcit jusqu'à environ 110 ms.
Ø Le segment ST normal présente à l'exercice une pente
raide et légèrement convexe qui le ramène en 0.04 à 0.06 s après le point J à
la ligne de base estimée d'après
Ø Une élévation de l'onde T indique une amélioration
de la vascularisation coronaire.
Ø Les jeunes athlètes présentent plus souvent de
manière asymptômatique une sous-dénivellation de ST pendant l'exercice. On
déterminera la maladie coronaire par la baisse de leurs performances. La sous-dénivellation
pathologique persistera pendant plusieurs minutes pendant la phase de
récupération et adoptera plutôt un aspect descendant.
Ø L'inversion des ondes T observées au repos, chez les
athlètes se corrige habituellement pendant l'exercice, sans signification
clinique. Leur grande amplitude en début de période de récupération témoigne
probablement de l'augmentation du volume d'éjection systolique.
Ø L'hypertrophie ventriculaire détermine souvent une
amplification des ondes Q septales chez les athlètes.
Ø Une accentuation du pic R peut caractériser une
hypertrophie du cœur gauche du sportif.
Ø La prédiction est plus fine quand la mesure de
Ø L'hypokaliémie aplatit l'onde T et prolonge
l'intervalle QT induisant un sous-décalage de ST pendant l'exercice. La
mauvaise utilisation d'un diurétique peut provoquer un faux positif.
Ø L'hyperactivité du système sympathique comme la
stimulation du ganglion stellaire induisent à l'exercice des inversions de
l'onde T et des dépressions de ST.
Il s'agit d'un ECG perfectionné, permettant
notamment de rechercher les potentiels tardifs ventriculaires, prédicteurs
d'une éventuelle possible fibrillation ventriculaire ultérieurement, et
notamment prévenir la dysplasie arythmogène droite chez le jeune sportif très
entraîné. Cette recherche permet d'affiner le risque lors du réentraînement à
l'effort.
Il s'agit d'un enregistrement ECG portatif
de longue durée (10 à 24 heures) destiné à relever les anomalies du tracé dans
le temps.
Le Holter tensionnel est un enregistrement
de la tension artérielle de longue durée sur le même principe (MAPA, mesure
ambulatoire de la pression artérielle).
Analyse des
résultats aux tests
Le risque de
développer une maladie coronarienne est beaucoup plus élevé chez les patients
présentant un sous-décalage du segment ST pendant le test.
L'ischémie
sous-endocardique est extrêmement associée à la douleur et au sous-décalage ST.
Le fait de ne pas
pouvoir élever normalement sa FC à l'exercice est un signe défavorable. Appelé
bradycardie relative soutenue, elle est associée à une augmentation de
l'incidence de mort par maladie coronaire.
La température
centrale augmente pendant l'exercice chez le sujet sain et diminue chez le
coronarien.
Une
sous-dénivellation de ST apparaissant en dessous de 85% de Fc Max entraîne une
probabilité 6 fois plus grande d'événement coronaire.
Une charge
maximale inférieure à 4 METS, trois semaines après un infarctus prédit la
survenue de futurs épisodes.
Il en est de même
d'une augmentation de PAS qui ne dépasse pas 10 mmHg avec une valeur maximale
qui ne dépasse pas 140 mmHg.
Il en est de même
d'une chute de PAS de plus de 20 mmHg.
Des FC
supérieures à 125 ou 130 bats/min pour des charges de travail de 33 à 50 Watts
(2.6 à 4 METS) sur ergocycle sont défavorables.
La meilleure
valeur prédictive après infarctus est une augmentation de 30 mmHg et l'atteinte
de 80% de FC Max.
L'hyperventilation
chronique et sa conséquence l'alcalose hypokalié-mique diminuent le potassium
de l'organisme et induisent une vaso-constriction coronaire, expliquant une
éventuelle sous-dénivellation bénigne de ST.
La présence d'ESV
au repos multiplie par 2 ou 3 le risque de mort subite. Néanmoins, la présence
d'ESV chez le sujet sain est bénigne.

L'EE maximale
détermine l'apparition d'arythmies ventriculaires chez près de 40% des
patients, pour les charges de travail les plus élevées contre 50 à 60% chez les
coronariens pour des FC plus basses.
La présence d'ESV
pendant la période de récupération n'a pas de signification clinique.
L'apparition
d'une tachycardie ventriculaire à l'exercice est d'un pronostic défavorable.
Chaque année 15%
des sujets dont FC est basse à l'exercice présentent un événement cardiaque.
La douleur
angineuse est prédictive à 90%.
L'intérêt et les
limites de l'épreuve d'effort post-infarctus sont fonction de la localisation
de la cicatrice, qui peut masquer une ischémie survenant dans un autre
territoire.
L'augmentation de
PAD à l'exercice est prédictive d'une maladie coronaire
L'anxiété peut
parfois entraîner une augmentation brutale de la pression artérielle pour une
minute ou deux, en début d'exercice, suivie d'une chute temporaire de 10 à 20
mmHg. La conservation de la puissance fournie par le patient, le rythme
ventilatoire, et la remontée de la tension pendant l'exercice permettent de
caractériser l'effet émotionnel de ce phénomène. La chute dans ces conditions n'amène
pas la valeur de la tension en-dessous des chiffres au repos.
La chute de la
tension signe une fonction ventriculaire gauche défaillante. Elle est associée
à d'autres signes cliniques comme la diminution de la force et une pâleur
cutanée.
Les patients dont
la tension ne diminue pas en récupération, doivent être exemptés d'exercice.
L'hypotension
d'exercice (< 130 mmHg) est un critère prédictif de la maladie coronaire.
Une réponse
tensionnelle supérieure à la normale chez un sujet jeune et en bonne santé
prédit une hypertension future significative.
Fc Max et
augmentation de PAS sont parfois moins marquées chez les athlètes de haut
niveau.
Les médicaments
anti-hypertenseurs et surtout les vasodilatateurs périphériques peuvent
entraîner une chute de la tension pendant l'exercice.
Les oestrogènes
absorbés par voie orale augmentent la prévalence de sous-dénivellation de ST
alors que les androgènes la diminuent.
L'utilisation des
bêtabloqueurs pendant l'exercice corrige les modifications anormales du segment
ST en l'absence de maladie coronaire.
L'administration
de dérivés nitrés chez des patients présentant une perfusion sous-endocardique
limitée corrige la sous-dénivellation de ST.
L'EE est moins
fiable chez la femme, car les oestrogènes peuvent induire des anomalies
électriques.


L’épreuve d’effort est cependant limitée par son incapacité à montrer
l’importance et la localisation de
30% des malades atteints de maladie coronaire confirmée ont un ECG au repos normal. Au cours d’un effort relativement intense, cependant, environ 80% de ces anomalies se révèlent.
VO2 Max SL < 22 ml/min/kg provoque une gêne fonctionnelle
VO2 Max SL < 16 ml/min/kg est un handicap
VO2 Max > 25 ml/min/kg: activité libre
VO2 Max compris entre17 et 25 ml/min/kg: 50% reprend le travail
VO2 Max < 17 ml/min/kg: inaptes au travail
