TABLE DES MATIERES
Le réentraînement à l'effort *
TABLE DES MATIERES *
cadre Sécurité Sociale (SS) des accidentés cardiaques *
Classification NYHA (New York Heart Association) des infarctus *
Evaluation des actes de la vie courante en fonction des résultats de l'épreuve d'effort *
La réadaptation cardio-vasculaire à l'effort après accident *
I/ Stade I: hospitalisation jusqu'à J+15 ou J+20 *
2/ Stade II: réadaptation en centre spécialisé de convalescence *
3/ Stade III: réentraînement autonome *
4/ Mesures d'accompagnement *
5/ Les problèmes sexuels *
6/ Les sports à conseiller ou déconseiller *
7/ Dangers habituels de l'exercice physique en stade III *
8 / Activités de la vie courante *
La pollution *
Prescription du réentraînement à l'effort *
Détermination du risque du patient *
Risque faible *
Risque intermédiaire *
Risque élevé *
Les bénéfices de la réadaptation cardiaque *
La réadaptation des muscles périphériques *
L'électrostimulation musculaire *
La réadaptation des muscles respiratoires *
Durée *
Echauffement *
Détermination de l'intensité de l'exercice *
Détermination de la fréquence des séances *
Le mode d'exercice *
L'exercice à charge constante *
L'exercice à charges alternées ou Interval Training (IT) *
La surveillance du degré d'essoufflement *
Récupération et retour au calme *
Contrôle de l'efficacité *
Hydratation *
Information et éducation du patient *
Contre-indications au réentraînement à l'effort *
Conditions d'arrêt d'un exercice *
Différents cas de réentraînement à l'effort en fonction de la pathologie *
Les pathologies cardio-vasculaires *
Les programmes d'exercice à charges alternées *
L'exercice à charges alternées simplifié *
L'exercice
type
Travail de la capacité aérobie en Interval Training: *
Programme de travail pour un individu non entraîné: *
Les programmes d'exercice à charge constante *
L'exercice classique *
L'exercice
type
Programme d'entraînement à la marche en 12 étapes *
Programme d'entraînement à la marche en 10 étapes *
Programme d'entraînement à la course en 9 mois à raison de 5 séances par semaine *
Programme de Broustet-Douard à la marche *
Programme de Broustet-Douard au vélo *
Généralités sur le RE des patients cardiaques *
Le recul du seuil d'angor (douleur angineuse) *
Prescription: *
Rééducation *
Exercice sous médicamentation *
Les tachycardies d'effort *
Les post-infarctus *
Les insuffisants cardiaques *
Prescription *
Post chirurgie cardiaque *
le réentraînement à l'effort standard *
Le réentraînement à l'effort précoce à JPO + 6 *
Paramètres du RE phase 1 précoce *
Paramètres du RE phase 2 *
Les transplantés cardiaques *
Paramètres du RE du transplanté cardiaque *
Les cardiopathies valvulaires *
Objectifs: *
Paramètres du RE des cardiopathies valvulaires non opérées *
Paramètres du RE des cardiopathies valvulaires opérées *
post-angioplastie *
L'hypertension *
Les artériopathies des membres inférieurs (AMI) *
Les pathologies respiratoires *
Les pathologies asthmatiques *
Toux post-exercice *
La bronchopathie chronique obstructif *
Le RE du bronchopathe chronique obstructif (BPCO) *
Le diabète *
Le DNID *
Le DID *
Précautions à prendre pour l'entraînement du DID *
Les personnes âgées *
Les surcharges adipeuses *
Résultats d'un programme de réentraînement à l'effort *
dans les pathologies cardio-vasculaires *
Analyse des raisons d'abandon du programme de réentraînement à l'effort par les patients cardiaques *
Etude du Mont Sinaï hospital sur les raisons de l'abandon des programmes d'entretien physique *
dans les hypertensions *
dans les pathologies respiratoires *
chez la personne âgée *
chez l'individu moyen *
dans le traitement des surcharges adipeuses *
Discussion à propos du RE en amaigrissement *
Dans le diabète *
dans le tabagisme *
Liste des mesures et équivalences *
Puissance *
Travail et énergie *
Pression *
Force *
Divers *

La nécessité du réentraînement à l'effort
(RE) s'impose quand un patient n'est plus capable de maintenir une activité
(DE). Le RE est indispensable pour conserver au patient son autonomie et sa
place dans la société (réinsertion sociale).
Le RE fait appel à des techniques proches de
l'entraînement sportif, interval-training, travail au seuil ventilatoire
etc...Il se pratique essentiellement sur tapis roulant ou vélo. Il est
souhaitable, voire indispensable pour les pathologies graves ou à risque, que
le RE soit précédé d'une épreuve d'effort (EE) afin de régler les paramètres de
travail. La fonction aérobie doit se développer en alternant les deux axes de
travail: puissance aérobie et capacité aérobie. La puissance aérobie se
travaillera essentiellement en interval training ou épreuve à charges
alternées, et la capacité aérobie se travaillera essentiellement en continu ou
épreuve à charge constante.
cadre Sécurité Sociale (SS) des accidentés cardiaques
La SS autorise un mois d'hospitalisation en
secteur de convalescence ou 20 séances de réadaptation à titre externe cotées
K15 ou AMC15 après une demande d'entente préalable. Ces séances peuvent être
effectuées en centre ambulatoire ou en centre spécialisé.
Les épreuves d'effort sont cotées K40.
Notons que la réadaptation cardiaque demande
en moyenne 30 séances...
Classification NYHA (New York Heart Association) des
infarctus
stade I:
infraclinique
stade II: gêne
aux efforts inhabituels
stade III: gêne
pour des efforts banaux de la vie quotidienne
stade IV: gêne
persistante même en position allongée
Evaluation
des actes de la vie courante en fonction des résultats de l'épreuve d'effort
D’après Dr Michel Canny
|
Performance réalisée |
Vie quotidienne |
Vie professionnelle |
Jeux et sports |
|
|
Tapis roulant Protocole de Bruce |
Bicyclette ergométrique (WATTS) |
|
|
|
|
|
< 40 W |
Se laver, s'habiller, travaux ménagers légers (couture, cuisine, mettre la table, petit
bricolage, jardinage léger) conduite automobile |
Travail assis |
Marche à 3 – vélo sur plat gym très légère pèche à la ligne billard tir à l'arc |
|
Palier I 5 METS (1METS=3.5 ml/kg/min) |
40 à 80 W |
Porter 7 à travaux ménagers modérés (aspirateur, laver les carreaux, faire le
lit, faire de petites courses) bricolage modéré (peinture intérieure) jardinage modéré (tondeuse, sarcler, biner, tracter, brouette) monter les escaliers |
Postes de l'industrie mécanique (ajustage, montage) petit travail de garage magasinage menuiserie légère |
Marche à 5 – vélo sur plat gym très légère ping-pong, golf tennis en double équitation (pas ou trot) |
|
Palier II 7 METS |
80 à 120 W |
Porter 15 à scier du bois pelletage léger fendre à la hache tondeuse manuelle bêchage léger fauchage lent |
Travail en station debout (vendeur, portier) conduite de camions, tracteurs |
Marche à 6.5 – vélo sur plat natation: brasse tennis en simple ski de descente équitation (galop) patinage |
|
Palier III 9 METS |
< 120 W |
Porter 30 à montée rapide d'escaliers scier du bois dur pelletage lourd |
Travaux en bâtiments menuiserie lourde peinture extérieure brouette < |
Course 8 - vélo sur plat natation: crawl escrime |
La réadaptation cardio-vasculaire à l'effort après accident
I/ Stade I: hospitalisation jusqu'à
J+15 ou J+20
On relève 31% de décès la première semaine.
La réadaptation (dès J+2) consiste en
massages circulatoires, drainages veino-lymphatiques, mobilisations, exercices
respiratoires, premiers pas etc...destinés à la prévention des troubles de
l'alitement et de l'inaction (désadaptation cardio-vasculaire). Les efforts
sont faibles la première semaine, du fait de la fragilité du malade, et modérés
la deuxième avec lever du lit et marche. La psychologie et le relationnel sont
très importants à ce stade pour répondre aux questions et aux angoisses du
patient.
Dans les infarctus légers, la rééducation du
stade I est accélérée, avec passage au fauteuil deux jours après l'accident.
Dans les infarctus graves, la rééducation
est plus lente avec lever à J+10.
2/ Stade II: réadaptation en centre
spécialisé de convalescence
Ce centre spécialisé dans le réentraînement
à l'effort accueille le malade entre 4 et 10 semaines à partir de J+15. On
relève 3% de décès dans cette phase. Le stade II distingue deux phases.
Phase II
initiale. La réadaptation consiste
en des exercices respiratoires, gymniques, de
Phase II
avancée. Elle nécessite un
réentraînement à l'effort aérobique très progressif à partir de J+ 40, 3 fois
par semaine pendant 6 à 8 semaines. Le patient devra dans le même temps faire
son apprentissage de la prise du pouls et un apprentissage des sensations
d'effort.
Actuellement en
Europe, et en France avec un peu plus de retard, cette phase est
progressivement transmise à des structures ambulatoires, pour éviter
l'hospitalisation coûteuse et souvent traumatisante pour les patients.
D'autre part, ce
stade est souvent trop court (4 semaines en centre spécialisé en moyenne) pour
rendre au patient une condition physique optimum. De plus, nombre de centres
spécialisés sont laxistes du fait de la difficulté à motiver les patients et
insistent plus sur la réadaptation sociale que sur la condition physique.
Malheureusement, ils n'améliorent pas ainsi le pronostic vital.
L'objectif du stade II est d'amener le
patient à la meilleure condition physique possible. Sa capacité physique doit correspondre au minimum
au double des besoins de la vie courante.
3/ Stade III: réentraînement
autonome
A ce stade (J+ 3 ou 4 mois) où on relève 4%
de décès, le patient autonome a repris le travail et doit lui-même prendre en
main sa remise en condition physique. A ce stade, où, hormis les associations
cœur et santé dépourvues de moyens, il n'existe aucune structure d'accueil, 80%
des patients abandonnent l'exercice physique par peur, douleur et solitude.
Le stade III consiste essentiellement à
améliorer les capacités physiques du patient.
Tout au long de la rééducation, le patient
nécessite une éducation à l'effort, à la relaxation, un suivi psychologique,
des informations prophylactiques, hygiéniques, diététiques, physiologiques.
En stade II et III, il est important
d'atténuer le profil psychologique dit "type A". Ce profil, favorable
à la maladie coronaire, se caractérise par:
G une tendance à l'hyperactivité, à la compétition
G un caractère exigeant, impulsif, acharné
G des traits du caractère obsessionnels.
Ce profil est encore accentué par les
situations en "inhibition de l'action" qui ne permettent pas
d'évacuer
Le suivi psychologique est très important
pour lutter contre le syndrome dépressif mineur qui touche 25% des insuffisants
coronaires et qui entraîne 25% de décès supplémentaires dans l'année qui suit
lorsqu'il est présent.
Les patients en stade III gagneront à
fréquenter les clubs cœur et santé mis en place sous l'égide de la F.F.C. Ces
structures associatives, permettent de conserver un minimum d'activité et un
soutien psychologique. Ces structures sont malheureusement dépourvues des
moyens nécessaires pour répondre aux exigences du RE stade III.
Mesures
diététiques:
¢ peu de sel
¢ peu de lipides
- en conservant
les doses nécessaires d'huile (acides gras insaturés),
- en éliminant
les graisses animales (VLDL et LDL)
- en favorisant
des plats à base de poisson (HDL)
¢ peu d'hydrates de carbone, car au delà de 1000
Kcal/jour, la moitié des calories transformées en dépôts adipeux provient des
hydrates de carbone
¢ sans alcool, car l'alcool aggrave ou crée des
myocardiopathies
¢ peu de calories
Régime
hyposalé, hypolipidique, hypoglucidique, hypocalorique
Exercice
physique indispensable quand il
n'est pas contre-indiqué
Tabac à
proscrire formellement, car c'est un
toxique artériel favorisant l'athérome et le spasme coronaire.
F Des dysfonctionnements sexuels, du fait de la
médicamentation se retrouvent chez 30% des patients (diminution de l'activité
sexuelle de 25 à 75%).
F On peut également en rechercher la cause dans une
neuropathie diabétique ou dans une artériopathie.
F L'apparition d'un angor est démotivante.
F La peur de l'accident cardiaque est un facteur
important de diminution de la libido, lié souvent à une mauvaise information
médicale.
F Le sentiment de dévalorisation, la perte d'identité
sociale sont également des causes de troubles sexuels.
Le coût énergétique de l'acte sexuel
correspond (en moyenne) à la montée rapide d'un escalier de deux étages (5 à 6
METS = pic de VO2 de 20 ml/kg). La Fc moyenne à l'orgasme se situe à
117 bats/min. Il est bien supporté par les malades classes I et II NYHA; il est
mal supporté par les malades classes III et IV. L'acte sexuel est déconseillé
si la capacité d'effort est faible et si l'ischémie survient en-dessous de 115
bats/min. Un patient réalisant le 2ème palier de l'épreuve de Bruce
ou 90 W sur une bicyclette peut sans problème entretenir des rapports sexuels.
En cas de risques légers à l'effort sexuel,
le patient évitera la fatigue et la bonne chère préalables, et pourra absorber
un granule de trinitrine, si son efficacité a été testée au préalable.
Les cas de mort subite ou d'accident pendant
l'acte sexuel sont extrêmement rares. Les statistiques font état de 0.5%
d'accidents cardiaques lors d'un rapport et évoquent essentiellement des
rapports extra conjugaux aggravés par la différence d'âge avec un partenaire
plus jeune, par le caractère récent de la liaison et par une bonne chère
préalable.
L'information du patient et de son conjoint
sont primordiales. Il appartient au thérapeute d'aborder la question, le
patient évoquant rarement ce problème de lui-même.
La reprise des rapports conjugaux se situe
la sixième semaine après l'accident.
6/ Les sports à conseiller ou
déconseiller
La marche est un sport idéal à condition que l'effort fourni
soit suffisant en durée et en intensité.
Le jogging est réservé aux patients bien adaptés à l'effort et
régulièrement surveillés.
Le cyclisme est le sport idéal sans esprit de compétition. Avec
la bicyclette, le poids du patient interfère peu avec l'intensité de l'effort.
La gymnastique
d'entretien entretient la souplesse,
mais est souvent d'intensité insuffisante.
Le yoga est conseillé dans son aspect détente à l'exclusion
des postures nécessitant des efforts isométriques.
Le ski de
randonnée est un sport très
favorable pour l'amélioration de l'endurance et l'adaptation circulatoire.
Faire attention au froid et aux pentes trop importantes.
Le ski alpin: peu d'effet autre que moral. Faire attention au
froid.
La natation est un excellent sport complémentaire, notamment
pour ses bienfaits sur le rachis, sur la capacité pulmonaire, sur les
articulations. Faire attention à la température de l'eau et aux
contre-indications des ambiances froides. La natation a un coût énergétique qui
peut facilement s'accroître et être parfois préjudiciable, si elle est
pratiquée à trop forte intensité. En post-opératoire, la natation est autorisée
au mieux trois mois après l'intervention. Les transplantés (immuno-déprimés)
éviteront la natation dans les trois mois d'un rejet traité pour éviter un
risque infectieux. La position horizontale pendant la nage favorise le retour
veineux malgré l'absence de pompe musculaire.
La plongée est contre-indiquée aux obèses, insuffisants
cardiaques, respiratoires, rénaux, O.R.L., diabétiques du fait notamment du
froid, de la surcharge imposée au ventricule droit et de l'isolement du
plongeur en cas de problème.
Le tennis est un sport violent, le double est plus conseillé
car plus tranquille.
Le squash est un sport trop violent, trop anaérobique,
contre-indiqué aux cardiaques. Il nécessite un excellent niveau pour être
pratiqué en aérobie.
Le tennis de
table est indiqué.
L'athlétisme en courses d'endurance est favorable en dehors de la
compétition, les sprints sont à déconseiller.
L'haltérophilie
génère des efforts isométriques
dangereux.
Les arts
martiaux sont interdits du fait
d'efforts trop isométriques.
L'alpinisme est un excellent entraînement cardio-vasculaire.
Le football et tous les sports collectifs souvent trop brusques,
sont déconseillés.
Le volley ball
: autorisé en détente et sans esprit
de compétition.
Le rugby est interdit du fait des efforts isométriques qu'il
impose.
La danse: autorisée à condition de savoir gérer son rythme
cardiaque et éviter les danses trop enlevées (rock, lambada) à cause de leur
éventuelle sollicitation anaérobique.
Le stepper, la
natation et le ski de fond
entraînent une élévation de tension quasiment identique à celle obtenue sur
tapis roulant.
L'aviron est un peu moins favorable.
Les jeux de
quille, l'alpinisme et les parcours de santé entraînent des augmentations de tension importantes du fait de leur
composante statique.
L'équitation est peu efficace.
La chasse est intéressante pour la marche, mais elle est
déconseillée en ambiance froide.
Le golf est trop fragmenté pour être réellement intéressant
sur le plan cardio-vasculaire.
Le patinage
sur glace est excellent à condition
de se prémunir du froid.
La pêche peut générer des efforts isométriques dangereux. Le
risque de chute est également présent.
La pelote
basque à plusieurs et en sport de
loisir est bénéfique
Le tir en compétition est possible mais ne possède pas
d'intérêt cardio-vasculaire.
La plaisance est autorisée en loisir, mais ne possède pas
d'intérêt cardio-vasculaire.
7/ Dangers habituels de l'exercice
physique en stade III
G sous-estimation de la durée et de l'effort
G surestimation de la durée et de l'effort par les
hyperactifs et les hypervolontaires
G efforts isométriques trop violents
G négligence de la pathologie et du handicap
G négligence des facteurs externes (chaleur, froid,
digestion, émotion...)
G négligence des symptômes de malaise
G négligence de la fatigue
G irrégularité de l'activité physique
8 / Activités de la vie courante
u La conduite d'une voiture est permise dès la 7ème
semaine après l'accident pour des infarctus légers jusqu'au 3ème
mois pour les formes les plus graves. Des conditions stressantes de circulation
peuvent augmenter notablement la Fc (jusqu'à + 40%) la TA et la fatigue.
En cas
d'implantation d'un défibrillateur, la conduite automobile est déconseillée les
trois premiers mois. Exceptéen Grande Bretagne et aux Etats Unis, il n'existe
pas de législation restrictive sur la conduite automobile des porteurs de
défibrillateurs. L'implantation d'un défibrillateur peut entraîner chez les
adultes des perturbations: angoisses, insomnies et limitation des activités
quotidiennes.
u Les voyages en avion ne comportent aucune autre
contre-indication que de faire attention à la fatigue liée au déplacement et
aux éventuels changements de fuseau horaire.
Traitement et
décalage horaire
F Traitement anticoagulant
Ne pas
chevaucher deux prises de médicament. Le voyage vers l'est implique de décaler
sa prise de la moitié du décalage horaire.
F Traitement anti-angor
Dans le cas d'un
voyage vers l'ouest, mettre en place un patch de trinitrine de 5 mg au départ
du vol et reprendre le traitement aux heures locales habituelles.
u La chaleur augmente le travail cardiaque et réduit
la capacité d'effort.
u Le froid et le vent favorisent la crise d'angor.
u L'altitude est autorisée jusqu'à
La pollution est un facteur aggravant des
cardiopathies.
Symptômes d'une intoxication à l'ozone:
- Une toux non
productive, persistant après l'exposition, exacerbée lors d'une inspiration
profonde
- Un inconfort
thoracique persistant également après l'exposition et renforcé par une
inspiration maximale
- Une gêne
douloureuse à l'inspiration qui peut être à l'origine d'une dyspnée
- Essoufflement
- Irritation
nasale et de la gorge
La formation d'ozone nécessite:
- un fort
ensoleillement
- une stagnation
de l'air
- des zones
fortement industrialisées ou d'une grande circulation automobile produisant les
précurseurs de l'ozone: oxyde de carbone et azote et hydrocarbures non brûlés.
Dans le cas de pollution éviter les sorties
durant les temps d'ensoleillement et les efforts jusqu'à 21 h. En cas d'effort
obligé, ménager de nombreuses pauses.
Prescription du réentraînement à l'effort
Détermination du risque du patient
·
Suites hospitalières simples
·
Pas d'ischémie au repos
·
Capacité fonctionnelle > 7 METS
·
FEV > 50%
·
Fonction ventriculaire conservée
·
Ischémie silencieuse ou symptomatique > 100 W ou 20 ml/kg/min O2
·
Bonnes réponses aux médicaments anti-ischémiques
·
Absence d'altération de
·
Absence d'arythmie complexe
·
Sous décalage ST <
·
Faibles ischémie myocardique silencieuse à des niveaux intermédiaires
·
Altération de
·
FEV entre 35 et 45%
·
Capacité fonctionnelle entre 5 et 7 METS
·
Angor résiduel ou arythmie complexe contrôlée thérapeutiquement
·
Déficit réversible à la scintigraphie au thallium de repos et d'effort
·
Cardiomégalie (rapport cardiothoracique > 0.5)
·
Ischémie < 100 W ou 15 ml/kg/min
·
Altération de
·
FEV < 35%
·
Elévation pression systolique faible (< 10 mmHg) nulle ou négative
·
Angor instable
·
Arythmie ventriculaire non contrôlable
·
Sténoses coronaires sévères (tronc gauche ou trois vaisseaux inopérables)
·
Présence de PTV
·
Capacité fonctionnelle < 5 METS
·
Sous-décalage ST >
·
Présence de plaques d'athéromes fragiles dans le réseau artériel
Nota: le
risque moyen lors du réentraînement à l'effort est très faible sur un patient
correctement évalué et médicamenté, puisque le travail de réadaptation se
pratique toujours sous le seuil d'apparition du trouble. Le risque principal
est la rupture d'une plaque d'athérome dans une artère autre que celle
responsable de l'accident, si le patient n'a pas été correctement évalué. On
peut noter aussi des risques de troubles conductifs ou d'arythmies
ventriculaires (détectables par la recherche des potentiels ventriculaires
tardifs à l'ECG à haute amplification). Il ne semble pas exister d'études sur
les accidents survenus en réadaptation cardiaque, peut-être parce que leur
nombre et leur fréquence est trop faible. Rappelons que JP Broustet donne un
risque de 1 sur 170 000 en épreuve d'effort, alors que le but même de l'épreuve
d'effort est de détecter l'incident cardio-vasculaire. Cependant une étude
américaine sur quatre années et sur 142 sites différents recense 1 accident
pour 294 000 heures de rééducation et 1 mort pour 784 000 heures de rééducation
comprenant toutes les classes de patient, y compris les plus risquées, soit, 21
épisodes d'arrêt cardiaque dont 17 réanimations avec succès.
Le thrombus
et le tabac sont les éléments prépondérants de l'infarctus durant l'effort ou
post-effort.
Les progrès réalisés dans la rapidité de la prise en charge de
l'infarctus aigu et les progrès médicaux et pharmaceutiques amènent à la
réadaptation cardiaque une population de plus en plus nombreuse présentant une
fourchette pathologique plus importante avec des déficits mineurs et d'autres
extrèmement importants. On voit des patients ayant eu de petits infarctus en
ville, angioplastés de suite, bien remis 48 h après. Ces patients posent
notamment le problème important de la négation de la gravité de la maladie du
fait de son peu de retentissement. L'information et la prise de conscience
seront beaucoup plus difficiles sur ce type de patient.
Il appartient au cardiologue d'évaluer le
patient par l'épreuve d'effort afin de déterminer si il doit bénéficier d'une
réadaptation cardiaque et compte tenu de son risque dans quelle structure il
doit pratiquer cette réadaptation, hospitalière ou ambulatoire, internat ou
externat. A l'appui citons le Dr Cohen-Solal du service de cardiologie de
l'hôpital Beaujon à Clichy: "L'évaluation habituelle d'un patient
présentant une insuffisance cardiaque chronique est réalisée pour apprécier la
gravité de l'affection et évaluer le pronostic. Elle permet également de
prévoir les patients qui pourraient bénéficier d'une réadaptation physique.
L'évaluation fonctionnelle par la classification de la NYHA est simple à
réaliser. Les patients en classe III sont le plus susceptibles de bénéficier
d'une réadaptation. On considère généralement qu'une classe IV est une
contre-indication, au moins transitoire à la réadaptation et que les patients
en classe II ne souhaitent pas nécessairement bénéficier d'une réadaptation. La
mesure de la VO2 Max est indispensable. En règle générale sont proposés à la
réadaptation des patients dont le pic de VO2 est compris entre 13 et
20 ou 25 ml/min/kg. Il est bon de compléter ces chiffres par une mesure du
seuil anaérobie et de la pente D VO2 et D
charge."
Les
bénéfices de la réadaptation cardiaque
Dans le souci de relativiser à une plus
juste mesure le risque d'accident par rapport aux bénéfices escomptés lors de
la réadaptation, on peut citer cet extrait du Pr. Sellier, chef du service
de réadaptation cardiologique à l'hôpital Broussais de Paris:
" L'entraînement physique améliore
les paramètres objectifs de la tolérance à l'effort. Cette augmentation est
constatée même chez les patients âgés et chez les patients en insuffisance
cardiaque. Elle est obtenue au prix d'un risque de complications minimes.
L'entraînement physique, lorsque les indications sont bien posées, est
l'élément clé d'un programme de réadaptation cardiaque. Il profite
particulièrement aux patients chez qui la tolérance à l'effort est diminuée.
L'entraînement physique diminue les symptômes chez les patients coronariens ou
en insuffisance cardiaque. La diminution de l'ischémie myocardique, objectivée
notamment par l'électrocardiogramme d'effort, confirme l'amélioration clinique.
L'entretien de cette condition physique est cependant nécessaire pour
maintenir les résultats à distance.
L'entraînement physique, associé aux
autres mesures d'éducation, de conseils et de diététique entraîne une
amélioration du bilan lipidique et facilite l'arrêt du tabagisme. La reprise de
l'activité professionnelle, ou au moins son maintien à distance semble
facilitée. La réadaptation cardiaque influence favorablement la qualité de vie
diminue l'anxiété et la sensibilité au stress…et aboutit à la diminution
d'environ 25% de la mortalité dans les 3 ans suivant l'infarctus du myocarde."
La
réadaptation des muscles périphériques
Elle est intimement liée à la réadaptation
du cœur car les troubles périphériques jouent un rôle important dans
l'inadaptation à l'effort qui maintient le cœur dans une condition précaire. On
note d'ailleurs dans les insuffisances cardiaques, une diminution des fibres de
type I aérobiques des muscles périphériques. Il est donc important de
considérer les techniques de renforcement musculaire (en mode aérobie) que ce
soit gymnastique, musculation, marche, vélo ou électro-musculation pour les
patients les plus faibles. De ce fait, on voit souvent des patients cardiaques
présenter des prescriptions de rééducation des membres inférieurs.
L'électrostimulation
musculaire


L'électrostimulation musculaire est un moyen
performant pour développer la capacité musculaire des patients les plus
atteints. Cette rééducation segmentaire sera effectuée plus efficacement sous
électrostimulation que par le banc de Koch. Les patients qui effectuent un
exercice d'endurance sans pouvoir le terminer du fait d'une trop grande fatigue
musculaire gagneront à pratiquer une séance d'électrostimulation aussitôt après
leur exercice. La première fatigue est en fait une fatigue neurologique
cérébrale; on peut même parler d'hypoglycémie cérébrale. L'électrostimulation
permet de solliciter le système gamma et de faire travailler le patient en mode
réflexe, lui permettant ainsi de puiser d'avantage, toujours en aérobie, dans
ses réserves énergétiques. La progression de la rééducation sera ainsi
accélérée.
Ce type de stimulation implique de faire
travailler le patient dans des exercices aérobiques (temps de repos suffisants)
en sollicitant des masses musculaires importantes. On privilégiera donc le
travail des quadriceps ou des ischio-jambiers ou des dorsaux sur des machines
de musculation. La charge sera fixée de manière à pouvoir être déplacée dans
toute l'amplitude du mouvement afin d'éviter toute composante statique néfaste
en fin de mouvement. Il est indispensable que l'électrostimulation soit
effectuée avec une charge pour permettre de recruter un maximum de fibres.
Cette technique nécessite un travail en
"haut voltage". L'intensité sera montée au maximum et la largeur
d'impulsion sera progressivement montée en même temps que la charge à déplacer.
Le patient doit associer une contraction volontaire à la stimulation
électrique; il inhibera ainsi la sensation désagréable provoquée par le
recrutement de
La
réadaptation des muscles respiratoires
De la même manière que la désadaptation
musculaire entretient la désadaptation cardiaque, la désadaptation respiratoire
joue le même rôle, et il appartient éventuellement au médecin de prescrire de
la réadaptation respiratoire pour permettre d'entamer ensuite une réadaptation
musculaire et cardiaque.
Le réentraînement nécessite trois séances
minimum de 30 à 45 minutes par semaine pour progresser. Deux séances
hebdomadaires de 30 minutes semblent nécessaires pour conserver les acquis. Une
seule séance hebdomadaire ne permet pas de progression.
Toute séance de RE doit être précédée d'une
séance d'échauffement de 5 à 15 mn qui doit privilégier la musculature
respiratoire, l'assouplissement, et l'échauffement des muscles concernés
L'échauffement est très important, il doit être long et progressif pour éviter
de contraindre les cartilages articulaires, et pour permettre au cœur d'assurer
l'approvisionnement en oxygène des muscles. Un échauffement insuffisant crée
une dette d'oxygène que le patient va conserver jusqu'à la fin de l'exercice ou
elle sera remboursée. Cette dette d'oxygène rend l'exercice pénible.
L'échauffement se pratique entre 40 et 50% de Fc Max pendant 5 à 15 minutes.
L'échauffement optimal se situe entre 15 et 30 minutes pour porter la
température corporelle à 38°5C. Il ne doit pas s'écouler plus de 15 mn entre la
fin de l'échauffement et le début du travail ou de la compétition.
Détermination de l'intensité de
l'exercice

þ
Fixer au choix le niveau de travail en % de la VO2 Max ou RFc ou %
de
þ Valider ce stade en s'assurant qu'il est
correctement supporté.
þ Informer précisément le patient du but et des
conditions du programme afin d'obtenir la plus grande motivation tout en
neutralisant les comportements psychologiques type anxio-dépressifs ou
hyperactifs.
þ Réajuster périodiquement ce niveau de travail en
fonction de l'évolution physique à l'effort.

l
La fréquence cardiaque cible (FCC) doit être établie en fonction du but
recherché:
l forte pour l'amélioration de la puissance maximale
aérobie (PMA),
l plus faible et en fonction de la durée pour
l'amélioration de la capacité aérobie. Dans ce cas, l'intensité sera
généralement située à 60, 65% de RFc pour une durée de 30 à 60 minutes. Une
intensité située en dessous de 50% de Fc Max (atteinte à l'épreuve d'effort) ou
RFc est réservée aux premières séances des grands désadaptés à l'effort. La
fréquence cardiaque cible
l 60% de la capacité aérobie est le seuil minimum
d'entraînement pour progresser. Un travail plus intense est plus performant,
mais source d'abandon du programme, du fait de sa difficulté.
l
Un petit infarctus est rééduqué à 70% de RFc pour un homme de – 65 ans à 55%
pour un homme de + 65 ans .
Un gros infarctus est rééduqué à 55% de RFc
l Le niveau optimum pour développer l'endurance semble
être les 2/3 de PMA, niveau où s'obtient l'hypertrophie maximale du cortex
surrénalien dont on connaît l'importance dans la réponse à l'agression.
l On peut obtenir des progrès à partir de séances
courtes mais plus intenses, la meilleure méthode restant des séances de 30 à 45
minutes d'intensité moyenne.
l La FC d'entraînement peut-être fixée à 170 - la
moitié de l'âge pour une sensation d'effort modérée.
l
Au moins 3 mesures de tension pendant la séance: début, milieu et fin.
l
PAS ne doit pas dépasser 230
La détermination de l'intensité fait
actuellement l'objet de discussions. La fixation d'une fréquence cardiaque
cible en fonction de
FCC = FCR + x% (FC Max – FCR).
Il faut ensuite individualiser les
paramètres de l'exercice en fonction du patient et notamment être plus prudent
et plus progressif avec les insuffisants cardiaques. La détermination du seuil
anaérobie (fréquence cardiaque au seuil ventilatoire) est un paramètre
important pour optimiser le choix de la FCC notamment chez les patients dont
Détermination de la fréquence des séances
Il est possible d'obtenir avec des séquences
journalières plus courtes les mêmes progrès qu'avec des séances
tri-hebdomadaires plus longues.
Les variations de ce type de programme sont
multiples et associent des progressions et des variations des différents
paramètres, intensité, durée, fréquence, paliers, temps de repos etc....afin de
développer la puissance et la capacité aérobie.
Les paramètres
d'une séance de réentraînement à l'effort, seront souvent fixés d'après les paramètres
de l'épreuve d'effort minorés de 5 à 20%.
Permet d'améliorer la capacité aérobie. Le
patient travaille sur un seuil ventilatoire déterminé par la fréquence
cardiaque relevée à ce seuil ventilatoire, soit
F entre le SASAL et VO2 Max pour le
réentraînement des sportifs, en fonction de la stratégie d'entraînement
F sous le SASAL (seuil d'accumulation sanguine de
l'acide lactique) pour le réentraînement des plus faibles, notamment en
pathologie, de manière à conserver un travail purement aérobie. Le travail sur
ce seuil est conditionné à une endurance musculaire suffisante.
Il est bien
évident qu'un travail très en dessous du SASAL ne possède qu'un intérêt limité
(remise en jambes), qu'un travail à basse intensité sera plus long et moins
performant qu'un travail haute intensité, mais qu'un travail à haute intensité
pour un patient insuffisamment préparé sera source de souffrance et sera
toujours trop long.
L'exercice à charges alternées ou Interval Training
(IT)
Il vise à augmenter la puissance aérobie. Il
combine des périodes de travail de pointe et des périodes de récupération. Il
existe de nombreuses variations, chaque période pouvant être située au dessus
ou au dessous des différents seuils en fonction de l'effet recherché. Ce type
de travail permet surtout d'augmenter l'intensité de travail en diminuant
l'accumulation de lactates.

L'IT est intéressant pour entraîner les
mécanismes aérobiques car il offre des temps de repos que n'offre pas le
travail continu. Or sachant que le volume systolique atteint son maximum lors
du retour au calme, l'IT permet d'obtenir plus de cycles où le volume
systolique est au maximum et donc permet une meilleure oxygénation des muscles
et permet d'améliorer la capacité de la filière oxygène.
L'IT développe les cavités cardiaques en
améliorant le remplissage du cœur.
Quand l'IT dépasse 90% de VO2 Max
et 30% des tensions maximales, les fibres blanches et le mécanisme anaérobique
se trouvent sollicités.
Il apparaît nécessaire de restaurer en
priorité la puissance aérobie afin de pouvoir ensuite travailler la capacité
aérobie. Pour travailler la capacité aérobie en interval training, il faudra
choisir des temps de travail et des temps de repos plus longs. Il est très
intéressant de travailler alternativement d'une séance sur l'autre, capacité et
puissance aérobie pour que la condition physique du patient progresse plus
vite.
La surveillance du degré
d'essoufflement
Elle est essentielle dans le réentraînement
à l'effort des cardiaques et des insuffisants respiratoires
F degré 1: aisance respiratoire autorisant une conversation normale, non
hachée et une respiration nasale. Le degré 1 est le stade de travail des
patients à risque; il atteste d'un travail en parfaite aérobie; par contre,
cette vérification ne permet pas de savoir si l'exercice est d'intensité
insuffisante. C'est le stade d'échauffement (10 mn).
F degré 2: respiration nasale et buccale, conversation hachée. Il
correspond au SASAL , soit les 2/3 de VO2 Max. C'est le stade de
travail idéal.
F degré 3: essoufflement important, le patient répond par phrases très
courtes ou monosyllabes. La respiration buccale est obligatoire. Il correspond
à VO2 Max.
F degré 4: essoufflement extrême, hyperventilation, impossibilité de
réponse. Il peut signifier une dyspnée pathologique se prolongeant après
l'effort (bronchospasme, cyanose).
Pour les
patients à risque, le degré 3 doit être soigneusement contrôlé et le degré 4
est interdit.
Récupération et retour au calme
Assurer un retour
au calme à 40% de Fc Max pendant 5 à 10 minutes (récupération active), pour
éliminer les déchets de l'exercice, permettre éventuellement la resynthèse de
l'acide lactique et éliminer un éventuel malaise vagal post-effort. Il est
prudent de conserver le patient à proximité encore une quinzaine de minutes
pour assurer sa surveillance. Après 15 mn de récupération, FC doit redescendre
en dessous de 100
A défaut
d'épreuve d'effort, l'équipe du service de réadaptation médicale du
Assurer une
hydratation correcte du patient pendant l'exercice. Se reporter au chapitre sur
la prévention des coups de chaleur.
Information et éducation du patient
Il faut profiter
du RE pour donner au malade une meilleure connaissance de sa maladie, de ses
causes, de la prévention des rechutes, du mode de vie à adopter. L'information
est notamment le meilleur moyen de prévenir la dépression chez le patient
cardiaque. Quant au patient sain, il est important de l'informer pour lui
permettre de prévenir la maladie.
Contre-indications au réentraînement
à l'effort
w les contre-indications absolues de l'EE
w les contre-indications relatives de l'EE sans
autorisation médicale
w les insuffisants cardiaques stade IV
Nota: Ces
patients suivront un travail segmentaire précis sur banc de Koch ou en
électrostimulation. Ces séances d'une durée de une heure, sont destinées à
rendre aux insuffisants sévères l'usage de leurs muscles pour s'assurer une
autonomie, aussi petite soit elle. Il faut de quarante à quatre vingt dix
séances pour obtenir un effet appréciable. Il apparaîtrait que
l'électro-musculation soit beaucoup plus rapide.
w les patients de stade III sans prescription médicale
précise (paramètres d'exercice)
w les porteurs d'anévrisme ventriculaire gauche
significatif non opéré
w les patients présentant des troubles de rythme
significatifs au cours de l'EE ou au repos en dehors de la phase aiguë de
l'infarctus du myocarde
w les hypertrophies et les myocardiopathies dilatées
restreignent l'activité physique à un stade léger
w les potentiels tardifs ventriculaires imposent un
réentraînement à l'effort dans un centre spécialisé doté des moyens de
réanimation.
w la prise thérapeutique arythmique et les
digitaliques sont incompatibles avec une activité sportive
w la fièvre est une contre-indication de l'exercice.
La reprise doit se faire progressivement en une semaine pour éviter une
complication par myocardite.
w une néphrite aiguë impose l'arrêt de tout exercice
jusqu'à normalisation de l'analyse d'urine et de la pression artérielle.
L'exercice modéré est conseillé aux patients souffrant de néphropathie, mais
l'exercice intense leur est contre-indiqué;
w l'hépatite à son stade aigu contre-indique
l'exercice. Par contre, après que l'hépatomégalie ait disparu on accepte un
jogging léger, il en est de même en cas de mononucléose infectieuse où on
autorisera un entraînement prudent et léger du fait de la splénomégalie pour ne
pas provoquer une rupture de la rate.
Conditions d'arrêt d'un exercice
w les mêmes conditions d'arrêt que celles de l'arrêt
de l'épreuve d'effort
w le dépassement du sous-décalage ST de
w PAS >
230 mmHg
Différents cas de réentraînement à
l'effort en fonction de la pathologie
Les pathologies cardio-vasculaires
Les programmes d'exercice à charges alternées
L'exercice à charges alternées simplifié
ou "test en créneaux" ou
"Sweet protocol" consiste en une succession ininterrompue de 4
minutes en base de 50% de la puissance totale et 1 minute en accélération
jusqu'à 90 à 100% de la puissance totale et maintien de
L'exercice type
Un autre exercice de ce type utilisée au
Travail de la capacité aérobie en Interval Training:
Temps de travail de 100 à
(3 x
Programme de travail pour un individu non entraîné:
Des intervalles de travail courts et
d'intensité élevée garantissent le maximum de progression et de rapidité de
toutes les filières.

Les programmes d'exercice à charge constante
Un exercice à charge constante classique
consiste en un travail à 50% ou 60% de la réserve de fréquence cardiaque (RFc)
qui se calcule ainsi:
Fréquence de repos (FR)+
50% (Fc Max - FR)
L'exercice type
Un autre type d'épreuve (
Programme d'entraînement à la marche en 12 étapes
|
Etapes |
Vitesse (km/h) |
% de pente |
Durée d'effort (min) |
|
1 |
2.4 |
0 |
20-30 |
|
2 |
3.2 |
0 |
20-30 |
|
3 |
3.2 |
0 |
5 |
|
|
4.0 |
0 |
30-40 |
|
4 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
30-40 |
|
5 |
4.8 |
0 |
5 |
|
|
5.6 |
0 |
30-40 |
|
6 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
2.5 |
40 |
|
7 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
2.5 |
45 |
|
8 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
2.5 |
50 |
|
9 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
2.5 |
55 |
|
10 |
4.0 |
0 |
5 |
|
|
4.8 |
2.5 |
40 |
|
11 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
5 |
40 |
|
12 |
4.0 |
0 |
5 |
|
|
4.8 |
0 |
5 |
|
|
4.8 |
5 |
45 |
(d'après M. Pollock et
D.M. Schmidt, 1986)
Programme d'entraînement à la marche en 10 étapes
|
Semaine |
Distance (km) |
Durée (mn) |
Vitesse (km/h) |
|
1 |
1 |
20 |
3 |
|
2 |
1.5 |
30 |
3 |
|
3 |
2 |
40 |
3 |
|
4 |
2.5 |
50 |
3 |
|
5 |
3 |
45 |
4 |
|
6 |
3.5 |
52 |
4 |
|
7 |
4 |
60 |
4 |
|
8 |
4.5 |
60 |
4.5 |
|
9 |
5 |
60 |
5 |
|
10 |
5.5 |
60 |
5.5 |
d'après Georges Niset
"rééducation fonctionnelle de l'opéré
cardiaque adulte"
aux éditions Frison Roche
Programme
d'entraînement à la course en 9 mois à raison de 5 séances par semaine
d'après
Kavanagh
|
Semaine |
Exercice |
Distance |
Durée |
Vitesse |
|
Semaine 1 |
Marche |
|
|
60 à 70% RFc |
|
Semaine 2 |
Marche |
|
|
60 à 70% RFc |
|
Semaine 3 |
Marche |
|
|
60 à 70% RFc |
|
Semaine 4 |
Marche |
|
|
60 à 70% RFc |
|
Mois 2 |
Marche |
|
|
gagner 3 mn par semaine |
|
Mois 3 |
Marche |
|
|
gagner 3 mn par semaine |
|
Mois 4 |
Marche |
|
|
gagner 3 mn par semaine |
|
1ère moitié Mois 5 |
Marche |
|
45 mn |
|
|
2ème moitié Mois 5 |
Marche |
|
|
|
|
dt course |
|
|
|
|
|
1ère moitié Mois 6 |
Marche |
|
|
|
|
dt course |
|
|
|
|
|
2ème moitié Mois 6 |
Marche |
|
|
|
|
dt course |
|
|
|
|
|
1ère moitié Mois 7 |
Marche |
4.8km |
|
|
|
dt course |
|
|
|
|
|
2ème moitié Mois 7 |
Course |
|
36 mn |
|
|
1ère moitié Mois 8 |
Course |
|
38 mn |
|
|
2ème moitié Mois 8 |
Course |
|
40 mn |
|
|
1ère moitié Mois 9 |
Course |
|
42 mn |
|
|
2ème moitié Mois 9 |
Course |
|
45- 50 mn |
7.8 à |
Programme
de Broustet-Douard à la marche
|
Semaine n° |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
|
Dist totale |
1000 |
2000 |
3000 |
4000 |
4000 |
6000 |
6000 |
7000 |
|
Durée totale |
20 |
40 |
60 |
60 |
60 |
72 |
60 |
70 |
|
FC fin ± 5 |
115 |
115 |
115 |
120 |
120 |
120 |
125 |
125 |
|
FC 1 mn ± 10 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
|
FC 15 mn ± 10 |
80 |
80 |
80 |
80 |
80 |
80 |
80 |
80 |
Programme de Broustet-Douard au vélo
|
Semaine n° |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
|
Dist totale |
2000 |
3000 |
4000 |
5000 |
6000 |
8000 |
10000 |
12000 |
|
Durée totale |
10 |
14 |
20 |
20 |
24 |
30 |
30 |
36 |
|
FC fin ± 5 |
115 |
115 |
115 |
120 |
120 |
120 |
125 |
125 |
|
FC 1 mn ± 10 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
100 |
|
FC 15 mn ± 10 |
80 |
80 |
80 |
80 |
80 |
80 |
80 |
80 |
Patients avec une bonne épreuve d'effort au
10ème jour, commençant l'entraînement en 3 ou 4ème
semaine après l'accident. Suivre les indications habituelles de l'exercice. En
cas d'utilisation de bêta-bloquants contrôler l'effort par la respiration.
Généralités sur le RE des patients cardiaques
§ intensité au minimum à 50% de RFc pour améliorer
réellement la condition physique;
§ commencer par un travail léger destiné à mettre en
confiance le patient;
§ le RE ne doit pas induire une fatigue excessive et
prolongée qui puisse réduire l'activité journalière du patient;
§ le patient doit toujours pouvoir parler pendant
l'exercice (degré 1);
§ l'intensité ne doit pas atteindre le seuil
anaérobique néfaste voire dangereux pour le patient;
§ prévoir la Fc cible en fonction des différents types
d'effort à réaliser pendant l'exercice, notamment travail des membres supérieurs
ou travail statique qui élèveront la Fc;
§ ne pas autoriser une augmentation à l'effort de Fc
> à 20-30 bats/min les premières séances, ou sur les patients sévèrement
décompensés (sortie d'alitement);
§ éviter les efforts statiques, (surtout dans les
fonctions ventriculaires gauches défaillantes) sauf si ils font partie de la
rééducation d'un patient dont la profession implique ce type de travail;
§ interdire tout effort isométrique maximal;
§ déterminer la progression en augmentant l'effort et
la durée en fonction des résultats acquis, c'est-à-dire le plus souvent dès que
la Fc baisse entre deux séances pour un travail de même intensité;
§ ne pas risquer de décourager le patient, par un
exercice trop dur. Il est préférable de travailler progressivement sans tenir
compte du temps, puisque de toutes façons la rééducation sera longue;
§ une durée de 20 à 30 minutes effectives d'exercice
entre 60 et 90% de RFc semble convenable, avec 10 minutes d'échauffement et de
retour au calme à 30-40 % de RFc, dans la moyenne des cas. En cas de
décompensation sévère, réduire autant que nécessaire l'intensité et la durée de
l'exercice;
§ une fréquence de deux séances hebdomadaires est un
strict minimum, trois séances étant l'idéal;
§ privilégier au départ un RE à charge constante
(continu), plus facile pour surveiller
§ on peut également proposer au patient un
entraînement en circuit où il passe de poste en poste, pour varier les muscles
sollicités tout en restant à la Fc fixée pendant le travail, et en se reposant
entre les postes;
§ en cas de changement de médicamentation, surveiller
attentivement l'ECG et le capteur de pression, et adapter éventuellement les
paramètres de l'exercice;
§ en cas d'angor, adapter une FC cible inférieure de
10 bpm à la fréquence à laquelle apparaît l'angor.
Le recul du seuil d'angor (douleur angineuse)
Il s'obtient en travaillant sous le seuil
d'apparition de l'angor au rythme de 4 à 5 séances hebdomadaires de 15 minutes
de travail effectif au début pour atteindre un rythme de 3 séances
hebdomadaires de 30 minutes de travail effectif.
Ø Les angors d'effort sont une très bonne indication
du RE.
Ø Les angors récents ou instables sont
contre-indiqués.
Ø Les angors faibles apparaissant à des Fc importantes
ne gênent pas les actes de la vie courante et peuvent ne pas justifier un RE.
Ø Les angors plus importants signent souvent un
athérome tritronculaire et une fonction ventriculaire gauche s'affaiblissant.
L'adaptation tensionnelle est mauvaise (< 10 mmHg). Le RE doit être
particulièrement surveillé (scope).
Ø Dans les angors maximums, le RE est impossible.
Ø Les angors plus importants gênant les actes de la
vie courante sont une bonne justification souvent en association dérivés nitrés
et bêtabloquants.
Ø L'angor de l'hypertendu nécessite une médicamentation
préalable de l'hypertension.
Ø On préférera des séances en interval training, avec
des "pointes" dans la zone de Fc d'apparition de l'angor. Ces
"pointes" vont de 30 s à 1 mn au début de la rééducation et peuvent
atteindre 5 mn en fin d'entraînement.
Ø Il est profitable d'ajouter un travail des bras
pendant les phases de "pointes".
Ø L'échauffement de l'angineux est très important. Il
dure 10 mn.
Ø L'apparition temporaire d'un angor de degré 1 est
tolérée pendant l'exercice, le scope surveillant l'ischémie pour arrêter
l'exercice si elle augmente (sous-décalage ST >
Ø Surveiller une éventuelle hypotension artérielle en
cas de traitement associé aux dérivés nitrés, bêtabloquants, diurétiques. Se
faire préciser le risque par le cardiologue.
Ø En cas d'apparition d'angor constant, repos immédiat
avec contrôle ECG, refroidissement progressif sur 10 minutes et hospitalisation
si l'angor résiste à l'absorption de 3 trinitrines.
Les dérivés
nitrés absorbés par voie sublinguale
avant l'exercice ou avant d'atteindre la zone d'angor reculent le seuil d'angor
et d'ischémie pendant 15 minutes, permettant ainsi d'élever le niveau d'entraînement.
Les dérivés nitrés peuvent provoquer une tachycardie et une hypotension
orthostatique préjudiciables. La posologie ne doit pas dépasser une granule de
trinitrine à 1.5 mg. La médicamentation est contre-indiquée chez les patients
déjà sous trinitrine à action retardée, et chez ceux dont l'adaptation
tensionnelle à l'effort est faible.
Les
bêtabloquants réduisent l'action
sympathique, à l'origine de la crise d'angor et donc réduisent le rythme
cardiaque.
Ils sont
contre-indiqués en cas
- d'asthme,
- d'insuffisance
cardiaque,
- de troubles de
la conduction
- de troubles
graves de la fonction ventriculaire gauche;
§ Dans les traitements hypocaloriques les b B peuvent
provoquer une hypoglycémie.
§ L'entraînement sous bêtabloquants permet d'augmenter
la capacité périphérique d'extraction de l'oxygène.
§ La prescription des paramètres du réentraînement
doit se faire en fonction des paramètres d'une épreuve d'effort pratiquée sous
la même dose de bêtabloquants.
§ Il faut ménager au patient une réserve d'accélération
cardiaque de 20 bat/min et éviter des intensités trop élevées qu'il ne pourra
suivre à défaut de pouvoir augmenter sa Fc.
§ L'association trinitrine et bêtabloquants est
souvent une bonne indication, les b B inhibant la tachycardie induite par la trinitrine.
F par insuffisance ventriculaire
- RE après
traitement digitalique et diurétique et régularisation de l'hyposystolie
- RE sous
couverture digitalique légère au début
F par faible constitution physique, VO2 Max
faible
- RE normal
F par hyperactivité sympathique
- relaxation
- RE (sous
bêtabloquants si la tachycardie persiste)
§ Petite activité musculaire entre l'infarctus et le
30ème jour.
§ Le RE débute un mois après l'accident.
§ Une Fc cible élevée n'est pas souhaitable en cas de
suspicion de calcifications coronaires.
§ Le RE doit être effectué à un minimum de 50% de RFc
sous peine d'être inefficace.
§ Le programme du RE évoluera de 60% de VO2
Max, soit 70 à 75% de Fc Max jusqu'à 85% de VO2 Max sans jamais
dépasser 90% de Fc Max pour les sujets dont l'évolution du VES à l'effort est
normale.
§ Les sujets dont le VES diminue au delà d'une
certaine fréquence doivent s'entraîner sous ce seuil pour bénéficier d'un VES
maximum.
§ Les sujets dont le VES ne varie pas doivent être
entraînés à une basse intensité (30% de RFc).
§ Dans les infarctus, l'amélioration est
essentiellement périphérique dans les débuts. Il faut réaliser un travail entre
70 et 85% de VO2 Max 3 fois 30 et 60 minutes par semaine pendant un
an pour obtenir une amélioration cardiaque directe avec disparition totale de
l'angor, même pour un travail plus élevé qu'initialement.
§ L'élévation de PAS est normale pour les classes A et
B de Weber, atténuée pour les classes C, D, E.
Chez l'insuffisant cardiaque, on note une
perturbation du sympathique avec altération du baroréflexe et perturbation de
la régulation de PA. Au niveau musculaire, l'altération de la force est due à
la vasoconstriction des artères musculaires, du fait d'une augmentation de la
rigidité artérielle et de la libération de facteurs vasoconstricteurs.
LE RE devra donc engendrer une
vasodilatation périphérique en améliorant le flux sanguin musculaire, en
restaurant la fonction endothéliale et en stimulant le baroréflexe par
augmentation de la masse sanguine.
è réadaptation à 50% de l'effort maximal développé
lors de l'EE initiale afin de ne pas fatiguer le myocarde.
è échauffement très progressif
è toujours rester sous le seuil de la dyspnée (test
d'essoufflement)
è augmenter l'intensité pour travailler sous le seuil
ventilatoire SV1 (dissociation de
è éviter les efforts isométriques supérieurs à 25% de
la contraction maximale
è des extrasystoles ventriculaires isolées,
monofocales ne sont pas graves, par contre sont beaucoup plus sévères des ESV
nombreuses, bigéminées, survenant dans l'onde T (risque de fibrillation
ventriculaire)...
è il faut systématiquement contrôler une éventuelle
hypokaliémie en présence d'ESV. Les ESV doivent être traitées avant de débuter
le RE.
G altération VG (ventriculaire gauche) modérée:
Ÿ fraction d'éjection (FE) > à 0.45
Ÿ dyspnées d'effort faibles (stade I ou II)
Ÿ bonne adaptation tensionnelle
Ÿ décalage ST faible
Ÿ ESV modérées
RE entre 55
et 70% de RFc
G altération VG moyenne:
Ÿ FE entre 0.30 et 0.45
Ÿ dyspnées stade II ou III, mais parfois absentes
Ÿ adaptation TA normale ou déficiente
Ÿ pouls moins net
Ÿ décalage de ST plus important
Ÿ ESV plus nombreuses
RE à 50% de
RFc ou au seuil d'apparition des symptômes
G altération VG grave:
Ÿ FE < 0.30
Ÿ dyspnées stade III au moindre effort
Ÿ pâleur, moiteur (la sudation sur téguments froids
est un signe péjoratif), fatigabilité
Ÿ pouls faible
Ÿ mauvaise adaptation tensionnelle
Ÿ décalage ST précoce
Ÿ qRs élargis
Ÿ ESV polymorphes
RE léger
entre 30 et 40% de RFc
Ø séances de 5 minutes
Ø 15 minutes hebdomadaires,
Ø favoriser des exercices d'assouplissements, respiratoires,
de relaxation et d'éducation à l'effort
Ø le RE doit être léger, pour ne pas altérer
d'avantage la fonction ventriculaire gauche défaillante. Le but essentiel est
le recul du seuil de dyspnée.
G altération VG par myocardiopathie ischémique:
RE sous médicamentation
de dérivés nitrés sous le seuil d'apparition des symptômes
Ÿ surveillance particulière (scope)
les modalités du RE sont les mêmes qu'en
post-infarctus, sauf que la période de repos complet ayant été plus longue souvent
l'état de désadaptation du patient est plus prononcé.
i Les douleurs thoraciques de ces patients sont
souvent une gêne lors du RE.
- lésion du nerf
intercostal après thoracotomie
- lésion des
articulations costo-vertébrales après sternotomie.
i Les obstructions de pontage sont à redouter dans les
quatre premiers mois. Elles sont ensuite rares.
i Des complications respiratoires peuvent survenir.
i Des inflammations au niveau du genou peuvent se
retrouver dans les cas de prélèvement de la veine saphène et de retard de
cicatrisation.
i La pose du capteur thoracique peut-être rendue
difficile par la présence de la cicatrice qu'irrite la sangle du capteur.
i Les opérés coronaires présentent souvent une
tachycardie sinusale de repos qui tend à régresser en 8 à 10 semaines.
i Les opérés coronaires présentent une légère
restriction de la fonction pulmonaire avec une VE excessive, du fait d'une plus
grande fr et de plus petits Vt entraînant une augmentation inutile de la
ventilation de l'espace mort.
i Les opérés cardiaques nécessitent de la
kinésithérapie respiratoire
i L'utilisation du rameur provoque souvent des
douleurs de thorax dues à la cicatrice chez les opérés cardiaques
le réentraînement à l'effort standard
Ø début du RE la 5ème semaine
Ø prescription des paramètres en fonction d'une EE
sous-maximale.
Ø séparer la durée d'exercice en deux parties de 15
minutes entrecoupées d'un repos de 5 mn
Ø limiter l'effort maximal à 80% FC Max
Ø limiter l'effort à 50% FC Max en cas de plicature
d'anévrisme ou anévrismectomie
Ø si le patient est sous b B, limiter
l'effort à l'apparition d'une dyspnée stade II
l'évolution est
très rapide les dix premières séances d'où correction des paramètres par une EE
maximale en 8ème semaine.
RE après 8
semaines entre 50 et 85% de VO2 Max soit 65 à 90% de Fc Max. Il est plus précis de travailler à
partir de VO2 Max donc de RFc, car de nombreux opérés cardiaques
dont les opérés coronaires sont tachycardes. Il est souhaitable de travailler
avec VES au maximum donc au moins à 50% de RFc.
Le réentraînement à l'effort précoce à JPO + 6
conditions
d'admission
ú pontages aorto-coronaires sans autre chirurgie
associée
ú sans anévrismectomie
ú pas d'infarctus per ou postopératoire
ú pas de troubles du rythme dans les 48 heures précédent
l'exercice
ú Fc repos £ 100 bats/min
ú PAS ³ 90 mmHg
ú FEVG ³ 40%
ú Hb ³ 10 mg/l
ú pas de problèmes neurologiques ou locomoteurs
ú évolution clinique favorable
ú reprise de la marche à JPO + 3
Paramètres du RE phase 1 précoce
"Georges Niset rééducation fonctionnelle de l'opéré cardiaque adulte
aux éditions Frison Roche"
assouplissements
bicyclette ergométrique
résistance entre 15 et 60 Watts
durée 10 à 20 mn
augmentation durée et/ou intensité tous les jours
surveillance ECG et TA
augmentation de Fc à l'effort £ 20 bat/min
TAS à l'effort £ 180 mmHg
EE SL en fin de séjour pour déterminer les valeurs du RE à suivre
"Georges Niset rééducation fonctionnelle de l'opéré cardiaque adulte
aux éditions Frison Roche"
échauffement et assouplissements
bicyclette ergométrique
4 alternances de 2 mn à 80-90% et 3 minutes à 50-60% de la charge maximale supportée
5 mn de récupération entre 30 et 60% de la charge maximale
retour au calme à faible intensité sur d'autres postes (ergomètre à manivelles)
Les
transplantés cardiaques
présentent quelques différences:
§ Ils présentent une désadaptation plus sévère
que les autres patients nécessitant de renforcer d'abord les muscles pour
obtenir le minimum fonctionnel nécessaire au RE.
§ La faiblesse de leurs capacités fonctionnelles
engendrent un appel à la filière anaérobie lactique précoce.
§ Le principal problème du greffé est la dénervation
du greffon cardiaque qui ne permet pas une augmentation de la fréquence et du
débit cardiaque. Leur Fc monte très lentement et très tardivement et diminue
pareillement.
§ Le rendement ventilatoire des greffés est moins bon
que chez les autres patients cardiaques.
§ Le travail des membres supérieurs n'est pas possible
compte tenu des problèmes de cicatrisation.
§ La surveillance du rejet est indispensable et
constante.
§ Le RE est indispensable pour les greffés afin de
lutter contre les effets secondaires de l'association cyclosporine et
corticoïdes (diminution de la masse maigre, ostéoporose, etc...).
§ Le RE est conseillé pour les patients sans rythme
sinusal et donc "pace dépendants", car l'exercice et la décharge de
catécholamines qui l'accompagne peuvent rétablir le rythme sinusal.
§ Le programme de RE d'un greffé cardiaque est en
général plus long d'une dizaine de jours par rapport aux autres patients
cardiaques.
§ Faire attention aux douleurs articulaires ou du
rachis du fait du grand nombre de transplantés souffrant d'ostéoporose.
Interdire les efforts de puissance.
§ La Fc d'un transplanté s'adapte plus lentement à
l'effort et ne suit pas fidèlement les variations d'un entraînement à
intervalles (IT).
§ Chez les transplantés récents lors des deux
premières minutes du retour au calme, après l'effort, Fc continue à augmenter
du fait vraisemblablement d'une élévation du taux de noradrénaline plasmatique.
§ Lors du retour au calme, le retour vers la Fc
initiale est plus lent (20 minutes) que chez le sujet sain.
§ Réduire l'intensité et la durée des séances du RE
pendant les épisodes de rejet, l'arrêter en cas de rejet sévère.
Paramètres
du RE du transplanté cardiaque
bicyclette ergométrique
résistance 15 à 30 W
3 séances par semaine
échauffement
4 à
intensité de l'effort confortable
surveillance ECG
augmentation progressive durée et/ou intensité des séances
4ème séance à 30 mn =
au-delà la charge peut-être augmentée jusqu'à 60 W
60% RFc en charge constante
alternances 50 et 70% RFc en IT
TAS < 180 mmHg. Une pression supérieure témoigne d'une relative insuffisance cardiaque et peut faire soupçonner un œdème pulmonaire infraclinique.
retour au calme actif 30 à 40% RFc
Les cardiopathies valvulaires
Le RE des cardiopathies valvulaires doit
être léger et de courte durée pour ne pas aggraver la pathologie.
§ Les cardiopathies valvulaires sont en majorité
d'origine rhumatismale et de plus en plus souvent opérées.
§ L'amélioration est plus rapide pour les prothèses
aortiques (2.5% de décès annuels, 50% de survivants à 10 ans), plus lente pour
les prothèses mitrales (3% de décès annuels, 35% de survivants à 10 ans).
§ La détérioration de la fonction cardiaque du VG
engendre une HTA pulmonaire.
§ L'effort mal dosé peut entraîner un œdème aigu du
poumon (OAP) et une augmentation des résistances pulmonaires.
§ Sont des contre-indications du RE les cardiopathies
classe IV, la HTA pulmonaire sévère, l'altération ventriculaire gauche sévère,
l'insuffisance cardiaque décompensée, les sténoses calcifiées, les troubles du
rythme sévères, la maladie annulo-ectasiante non opérée, une cardiomyopathie
obstructive.
§ Une EE est indispensable pour fixer les paramètres
du RE.
§ La capacité fonctionnelle faible ne permet pas des
protocoles EE trop élevés comme le test de Bruce sur tapis roulant.
§ Le RE est contre-indiqué si FE < 30%.
§ éviter ou soigner la DE
§ améliorer les capacités périphériques
§ éviter la prise de poids
§ lutter contre la dégradation psychologique
§ apprendre les limites de l'activité physique permise
Paramètres du RE des cardiopathies valvulaires non
opérées
§ kinésithérapie respiratoire associée
§ séances de deux fois 10 mn journalières 5 fois par
semaine au début du RE entre 50 et 70% de la capacité fonctionnelle à l'EE
§ 10 à 20 jours de rééducation maximum
§ arrêt du RE en cas de dégradation de la tolérance à
l'effort
Paramètres du RE des cardiopathies valvulaires
opérées
§ kinésithérapie respiratoire associée
§ en fonction de la dyspnée, de la tachycardie, de
§ RE au plus tôt deux mois après l'opération
§ Fc entre 50 et 70% de RFc fixée par une EE maximale
§ 3 séances hebdomadaires sur 4 à 8 semaines
§ éventuelle médicamentation b B légère en
cas de tachycardie
après 4 jours d'hospitalisation, il n'y a
pas de problème de DE. Néanmoins 25 à 40% de ces patients auront une resténose
jusqu'à 6 mois après l'intervention. Le RE se fera donc en période
d'instabilité et c'est dans ce groupe que surviennent la plupart des problèmes
en RE (crises angineuses, troubles du rythme...).
Les hypertendus bénéficieront d'un RE
assidu et peu intense à 50% de la puissance maximum pour assurer des durées
d'exercice plus importantes. Le RE pourra être effectué sous b B.
Chez un sujet hypertendu, il faut pratiquer
avant le début de l'entraînement un test médical de réaction vasculaire dans la
zone d'intensité qui sera utilisée.
Les artériopathies des membres inférieurs (AMI)
Ø parfois associées à une atteinte cardiaque;
Ø il faut insister sur la prise en charge par le
patient des risques cardio-vasculaires;
Ø les stades mêmes extrêmes des AMI bénéficient du RE
(lésions ulcéreuses, claudication...);
Ø état des troncs carotidiens et aorte à vérifier
avant le RE;
F Les artériopathies se rééduquent à la marche et
surtout sur vélo à 60% de la puissance maximale initiale, 5 à 10 séances
hebdomadaires de 20 mn minimum.
F Le réentraînement doit être progressif et permanent
en recrutant le maximum de muscles, y compris les muscles des membres
supérieurs.
F Il est parfois utile d'associer une oxygénothérapie
d'effort.
F RE sans douleur, ne pas dépasser le stade de la
claudication.
F Eviter les relevés de buste et les rotations de
tête.
L'asthme est une maladie chronique des
bronches, le plus souvent allergique entraînant une gêne respiratoire
temporaire. Elle se caractérise en fait par une hyper réactivité du réflexe de
fermeture des bronches. Le traitement de l'asthme est à base essentiellement
d'anti-inflammatoires de type corticoïdes administrés sous forme de spray pour
éviter une imprégnation générale. En sport, les asthmatiques utilisent des
produits dilatateurs des bronches type ventoline, produits souvent détournés
dans un but dopant.
Malheureusement, pour les asthmatiques,
l’exercice physique stimule
L'asthme peut aussi se déclencher 5 à 10 mn
après la fin de l'effort (asthme post-exercice).
On peut diagnostiquer l'asthme par une
épreuve d'effort progressif, en évaluant au spiromètre la capacité vitale et le
volume d'expiration forcée pendant les 10 à 20 minutes de récupération. Une
réduction de 15% des valeurs pré-exercice confirme le diagnostic d'asthme
associé à l'exercice.
L'amplitude de la réponse asthmatique à
l’effort est réduite de beaucoup quand l’exercice est accompli en atmosphère
humide quelle que soit
On estime que 3 à 4% de la population
occidentale souffre d'asthme, et ce chiffre est en constante augmentation.
L‘asthmatique bénéficie, physiquement et physiologiquement, de la pratique
régulière d’exercices physiques. En outre, les individus qui désirent faire de
l’exercice régulièrement, sans nuire à leur performance, peuvent avoir recours
aux médicaments qui limitent
Souvent l'exercice implique sécheresse de
gorge et toux pendant la période de récupération. Ce phénomène est
particulièrement fréquent en ambiance froide. La toux post-exercice est
directement liée à la perte d’eau des voies respiratoires (et non à la chaleur
perdue) engendrée par l'importante ventilation à l’effort.
L’asthme associé à l’exercice est
probablement causé par l’évaporation (refroidissante) des voies respiratoires
due à l‘augmentation de la ventilation à l’effort. Rappelons que la réaction de
bronchoconstriction est pratiquement éliminée quand on respire de l’air
humidifié durant l’effort.
Le RE est adapté dans les pathologies
asthmatiques.
Ø On proposera des séances de 1 h à 1 h 30 en 4 à 5
séries d'exercices, qui pourront être répartis dans la journée.
Ø Ces séances doivent être précédées d'échauffements
en sprints de 30 secondes espacés par des repos de 2,30 minutes afin de
protéger le sujet enfant contre l'asthme post exercice.
Ø Chez le sujet adulte, on préférera des échauffements
plus modérés, comme 30 minutes de course à 30% de la VO2 Max.
La bronchopathie chronique obstructif
Le
tabac est responsable de plus de 80% des BCPO, et 20% des fumeurs développeront
une obstruction bronchique.
La
prévention des BCPO dépend de leurs prévisions. Il faut mesurer régulièrement
le débit exploratoire de pointe (DEP) chez les patients à risques (fumeurs,
asthmatiques); toute diminution du DEP doit conduire à une EFR (épreuve
fonctionnelle respiratoire) et à une radiographie thoracique. Une obstruction
bronchique modérée qui se traduit par un VEMS compris entre 35 et 80% impose un
contrôle tous les deux ans; une obstruction modérément sévère avec VEMS entre
35 et 50% ou une obstruction sévère VEMS < 35%conduisent au contrôle annuel
L'arrêt
du tabac est la première mesure, l'oxygénothérapie permettant d'allonger la survie
de malades insuffisants respiratoires. Le traitement de la dyspnée dépend
essentiellement des bronchodilatateurs inhalés. La corticothérapie inhalée est
réservée aux formes sévères. Les antitussifs sont contre-indiqués. Pour les cas
les plus graves on peut envisager la ventilation assistée au long cours, la
chirurgie de l'emphysème, voire la transplantation pulmonaire.
La
dyspnée d'effort est due à l'altération de la mécanique ventilatoire. Chez
l'obstructif, l'augmentation des volumes et plus particulièrement la capacité
résiduelle fonctionnelle (CRF), les fibres inspiratoires se trouvent en
position raccourcie, et doivent fournir un travail plus intense pour lutter
contre la résistance accrue des voies aériennes et contre la diminution de
compliance du parenchyme pulmonaire. Chez l'insuffisant cardiaque,
l'augmentation de le pression veineuse pulmonaire va engendrer une augmentation
de pression à l'intérieur des capillaires alvéolaires et bronchiques,
responsable d'une congestion et d'un œdème alvéolaire, interstitiel et
bronchique. Il en résulte une diminution de la compliance pulmonaire et une
augmentation de la résistance des voies aériennes.
Ces
modifications mécaniques entraînent une augmentation négative de la pression
intra-thoracique à la fin de l'inspiration, d'autant plus grande que le volume
courant VT est plus grand et responsable de la pré et post-charge du VG.
L'adaptation
à l'effort de l'insuffisant respiratoire se caractérise par une diminution de
la tolérance à l'effort et une chute plus ou moins importante de VO2 Max due à
la réduction des débits bronchiques, des adaptations ventilatoires perturbées
avec une hyperventilation du fait de la production anormale de lactates (causes
du bronchospasme post-exercice BPE), des perturbations hémodynamiques avec
diminution du débit cardiaque et de VES.
Le RE du
bronchopathe chronique obstructif (BPCO)
ü diminue l'hyperventilation, donc le rapport VD / VT
ü augmente l'aptitude physique aérobie par un
déplacement du seuil
anaérobie
ü induit une bronchodilatation repoussant le seuil du
BPE
ü agit principalement sur la dyspnée et le DE;
ü l'approche doit être pluridisciplinaire et associer
sevrage tabagique, rééducation respiratoire, diététique, et support
psychologique;
ü Pour prévenir le BPE il faut pratiquer des
échauffements protecteurs non asthmogènes par des sprints de 30 s séparés par
des temps de repos de 2 minutes 30. Chez l'adulte on préférera 30 mn de marche
ou de course à 30% de VO2 Max
ü les modalités de la rééducation du BPCO reposent
ü sur des séances de 2 h 30 dont 45 minutes de RE sur
ergomètre destinées à améliorer l'aptitude aérobique; le niveau de
travail sera sous le seuil de dyspnée en charge constante ou en charges
alternées, 4 minutes au seuil SV1 et 1 minute à la puissance maximale. Chez le
BCPO le seuil ventilatoire est souvent à 60% de RFc. Le programme dure 8
semaines à raison de 3 séances par semaine. Le patient tirera d'autant plus de
profit qu'il renouvellera régulièrement ce travail;
ü ou sur 4 semaines à raison d'une séance de 10 à 90
mn tous les deux jours avec une progression à partir de 25 W. On doit y
associer l'apprentissage du désencombrement bronchique à base d'augmentation du
flux respiratoire, et les exercices ventilatoires améliorant le rendement
mécanique du diaphragme et le mode ventilatoire du patient pour ceux dont
l'hématose est perturbé.
ü Une surcharge alimentaire de 30 à 35% à la normale
est conseillée pour favoriser la reprise de poids.
ü privilégier des efforts courts car la capacité fonctionnelle
est faible;
ü les patients les plus atteints peuvent travailler
sous broncho-dilatateurs ou sous assistance respiratoire;
ü éviter le travail des membres supérieurs (inconfort
respiratoire);
ð
Le diabète du fait de son action athéromateuse est source de problèmes
cardiaques. Le RE en est une très bonne indication pour équilibrer le mécanisme
glycémique et augmenter la sensibilité à l'insuline.
ð
L'effort accroît la consommation musculaire de glucose, toutefois une quantité
minime d'insuline est nécessaire.
ð
Le risque du RE est bien évidemment l'hypoglycémie et implique une éducation et
une information du patient. Il faut particulièrement faire attention aux
patients en régime hypocalorique qui nécessitent une prise de glucose avant
l'exercice, à ceux sous traitement b B dont les signes annonciateurs de l'hypoglycémie
peuvent être masqués par les b B, aux insulino-indépendants, dont le malaise
hypoglycémique est plus grave.
- nécessite le maintien de la glycémie
pendant l'exercice par apport externe de glucose, sans pour autant augmenter
les calories prises lors des repas
- Le DID mal contrôlé avec une glycémie
supérieure ou égale à 3 g/l ne doit pas pratiquer d'exercices intenses et
prolongés tant que sa glycémie n'est pas correcte. En effet l'exercice va
provoquer une augmentation de la glycémie et de la cétonurie ainsi qu'une
augmentation des hormones régulatrices et ce d'autant plus qu'il est intense et
prolongé.
- Le DID moyennement contrôlé avec une
glycémie voisine de 2 g/l obtiendra une diminution de la glycémie
proportionnelle à la durée et à l'intensité de l'exercice. On note pendant
l'exercice un maintien des AGL et des corps cétoniques. Lors de l'exercice la
chute de l'insulinémie réduit la production hépatique de glucose et en augmente
l'utilisation musculaire provoquant ainsi une diminution de la glycémie.
- Le DID bien contrôlé obtiendra les mêmes
bénéfices mais risque plus facilement une hypoglycémie. Il est donc utile de
baisser sa dose habituelle d'insuline avant et après l'exercice (20 à 40% pour
un entraînement de moyenne intensité, 40 à 50% pour un entraînement très
intense) et d'augmenter le dose de glucides à ingérer avant et après
l'exercice. Cette régulation dépend du type et de la durée de l'exercice et
demande quelques adaptations.
- Un exercice physique d'intensité moyenne
(60% de VO2 Max) 45 mn après le petit déjeuner prévient
l'hyperglycémie induite par le petit déjeuner et le déjeuner
- 10 à 20 semaines d'exercices chez un DID
produit une augmentation de 20% de l'utilisation de glucose sans diminution de
la glycémie basale et de l'excrétion urinaire de glucose.
Précautions
à prendre pour l'entraînement du DID
- éviter les sports avec redressement rapide
du fait d'une probabilité de neuropathie autonome avec hypotension artérielle
- éviter les sports risquant de blesser les
pieds du fait d'une probabilité de neuropathie sensitive des membres inférieurs
- utiliser des chaussures adaptées possédant
une pointure de plus que la normale pour éviter tout frottement intempestif
- recherche systématique des mycose aux
pieds
- connaître son adaptation aux différentes
doses d'insuline et de glucides
- pratiquer régulièrement l'exercice avec un
minimum de 30 mn une à trois fois par semaine
- interdire les sports de combat, la plongée
sous marine et tous les sports à risque où le patient est seul et ne peut être
secouru immédiatement en cas de malaise.
ð Les patients de plus de 65 ans doivent être ménagés
et le RE sera léger sur une RFc de 40% pendant 20 à 30 minutes.
ð Il est important de rechercher au préalable au RE,
une cardiopathie latente, comme un anévrisme de l'aorte abdominale qui peut
être fragilisé par un RE en interval training.
ð Le RE de la personne âgée doit être précédé d'une
rééducation respiratoire si nécessaire.
ð Le RE de la personne âgée doit être précédé d'un
échauffement soigneux et d'étirements (10 à 15 mn) à 40% de Fc Max. L'intensité
de l'exercice doit être choisie de manière à éliminer tout risque locomoteur ou
cardio-vasculaire.
ð Le mode prioritaire du RE sera l'alternance
marche-jogging qui permet seule d'atteindre une intensité suffisante de
l'exercice (la gymnastique 3ème âge est notoirement d'intensité
insuffisante).
ð En début de réentraînement, ou la capacité
musculaire est limitante le patient soutiendra un effort de 20 à 30 minutes
pour atteindre ultérieurement 1 heure d'exercice.
ð Un minimum de deux séances hebdomadairement est
requis pour maintenir les acquis, l'idéal étant de 3 à 5 séances hebdomadaires
pour progresser.
ð Le bénéfice optimal se situe après 7 semaines
d'entraînement. L'intensité de l'exercice est prioritaire sur la durée de
l'exercice.
ð Adapter la Fc cible à la capacité maximale qui
progresse à chaque séance pour arriver à travailler à des fréquences cibles
entre 60 et 85% RFc.
ð Le RE de la personne âgée alternera travail de la
capacité aérobie et travail de la puissance aérobie.
ð En cas de contrainte ostéo-articulaire (arthrose,
prothèse de hanche...), pratiquer le RE par cycle à manivelles de bras si c'est
possible. Se rappeler que l'usage des membres supérieurs augmente plus la Fc
que celui des membres inférieurs.
ð L'accompagnement psychologique de la personne âgée
(motivation) est indispensable avant et pendant le RE.
ð L'apparition de problèmes de l'appareil locomoteur
(tendinites) est plus fréquente. Il est nécessaire de les prévenir par les
étirements et l'échauffement, et d'interrompre ou modifier le RE le temps
nécessaire à les soigner.
ð Le travail de la puissance aérobie s'effectuera en
Interval training (épreuve à charges alternées) sur une base en dessous de SV2
et des pics d'effort de 1 minute situés à Fc Max -10 bats/mn.
ð L'intensité la plus efficace est le seuil SV2 avant
l'apparition de la sensation de dyspnée, soit en moyenne 60% de la RFc
actualisée à partir de la formule de Spiro [Fc Max = 210 - (0.65 X âge)].
ð Dans le travail de la capacité aérobie, le patient
travaillera en interval training (épreuve à charges alternées) sur une base
entre SV1 et SV2 par palier de 30 s à 2 mn suivant la récupération de la Fc de
base avec des efforts de 1 mn à SV2. Il est plus précis de baser le travail sur
la Fc cible que sur des intensités en Watts, car il faut prévoir la dérive
cardiaque du fait de
ð Le développement de la capacité aérobie pourra aussi
s'effectuer en continu (épreuve à charge constante). Il se pratiquera à la
limite de SV2 entre 60 et 75% de Fc Max au rythme de 3 séances par semaine. On
peut augmenter l'intensité et réduire à deux le nombre de séances hebdomadaires
ou augmenter la durée à 90 mn d'exercice si le patient le peut.
ð Le RE de la personne âgée doit se terminer par 10 à
15 minutes de retour au calme à 40% de Fc Max.
ð
Les personnes âgées peuvent augmenter leur force musculaire de 80% par un
entraînement de 12 semaines. On note 4 à 8 % de gain de circonférence des
membres. Il faut associer entraînement aérobie et entraînement de musculation,
ce qui induit une augmentation des performances de force et aérobies de 4 à 10
fois celles obtenus par un simple entraînement aérobie.
Le RE du patient
en surcharge adipeuse est constitué:
Ÿ d'une séance minimum tous les trois jours parce que
l'effet sur l'insulino-sensibilité s'estompe au bout de 72 heures.
L'entraînement minimum doit être de 3 séances par semaine pour progresser. Deux
séances hebdomadaires ne permettent que le maintien des acquis. Plus on dépense
d’énergie plus on maigrit;
Ÿ la séance doit être de 30 à 60 minutes pendant 4 à 6
semaines;
Ÿ la continuation du RE pendant 5 mois à raison de
deux séances par semaine permet de fixer durablement les modifications
physiologiques;
Ÿ le RE doit être associé à un rééquilibrage
alimentaire et à un conditionnement du patient à modifier ses habitudes
alimentaires et kinésiques. Il faut surtout faire attention à la glycémie des
patients afin de ne pas risquer un incident hypoglycémique ou pour le moins ne
pas rendre l'exercice pénible du fait d'un mauvais approvisionnement en
glucose. La combinaison de l'exercice et de la diététique est idéale, car la
perte de masse maigre sera inexistante;
Ÿ on parle de rééquilibrage alimentaire ou d'hygiène
alimentaire et non de régime alimentaire, souvent associé, dans l'idée, à des
carences, notamment une carence en glucose préjudiciable au RE, et une carence
en vitamine E, en fer et en cuivre préjudiciable à la paroi veineuse;
Ÿ l'intensité de l'exercice doit être programmée en
fonction de la fatigabilité du patient, afin qu'il puisse aller jusqu'au bout
de sa séance;
Ÿ l'exercice à charge constante est plus adapté à la
mobilisation lipidique;
Ÿ se méfier des troubles de l'obèse (hyperventilation,
troubles vasculaires cérébraux, dyspnée, arthrose...). Le RE de l'obèse doit
être adapté en intensité et en durée pour garder l'exercice agréable;
Ÿ chaque session d’exercice doit atteindre un seuil
d’environ 1 250 Kj (300 Kcal), soit en général 20 à 30 minutes de course
modérée ou rapide, de natation ou de bicyclette ou à la suite d'un programme de
marche d’une durée de 40 à 60 minutes;
Ÿ toute perte pondérale supérieure à 5% diminue la
performance enregistrée dans les deux-trois jours précédant. 10% de perte de
poids en une semaine induit une baisse de la performance de 30 à 40%. Une perte
de
Ÿ L'appétit est stimulé par un exercice physique de
faible intensité; en effet le centre de la satiété est plus sensible lorsque le
taux d'utilisation du muscle au niveau périphérique augmente. Or plus l'effort
augmente, plus l'utilisation d'hydrates de carbone par le muscle augmente,
stimule le centre de la satiété et diminue le besoin alimentaire. En
amaigrissement, il faut donc baser l'exercice sur l'utilisation des lipides (50
à 70% de RFc), et il convient de terminer par un exercice plus violent (sprint)
utilisateur de glucose qui en sus augmente la réponse hormonale (adrénaline et
noradrénaline lipolytiques) et de provoquer une réponse endorphinique
euphorisante et anorexigène. Le sprint nécessite un contrôle préalable des
fonctions pneumo-cardio-vasculaires.
Ÿ Les obèses nécessitent un suivi psychologique d'autant plus important qu'un
obèse perdant 10% de son poids, voit ses dépenses énergétiques baisser
spontanément jusqu'à 16%.
Ÿ On peut calculer un amaigrissement en fonction de la dépense calorique
quotidienne nécessaire de 26 Kcal/kg pour un sédentaire et 33 Kcal pour un
actif.
I Kcal équivaut à
Rappelons que
le cœur possède 6
fois plus de mitochondries qu’un autre muscle, et qu’il est donc le plus gros
consommateur d’acides gras. Le travail fourni doit donc solliciter le cœur entre 50 et
70% de la réserve de fréquence cardiaque.
Le travail fourni doit aussi mettre en jeu
plus de 15% de la musculature pour obtenir un travail aérobique général. On
exercera donc en priorité les grands muscles: fessiers, quadriceps, grand
dorsal à une intensité suffisante pour recruter les muscles synergiques de la
fonction exercée.
Résultats
d'un programme de réentraînement à l'effort
dans les pathologies
cardio-vasculaires
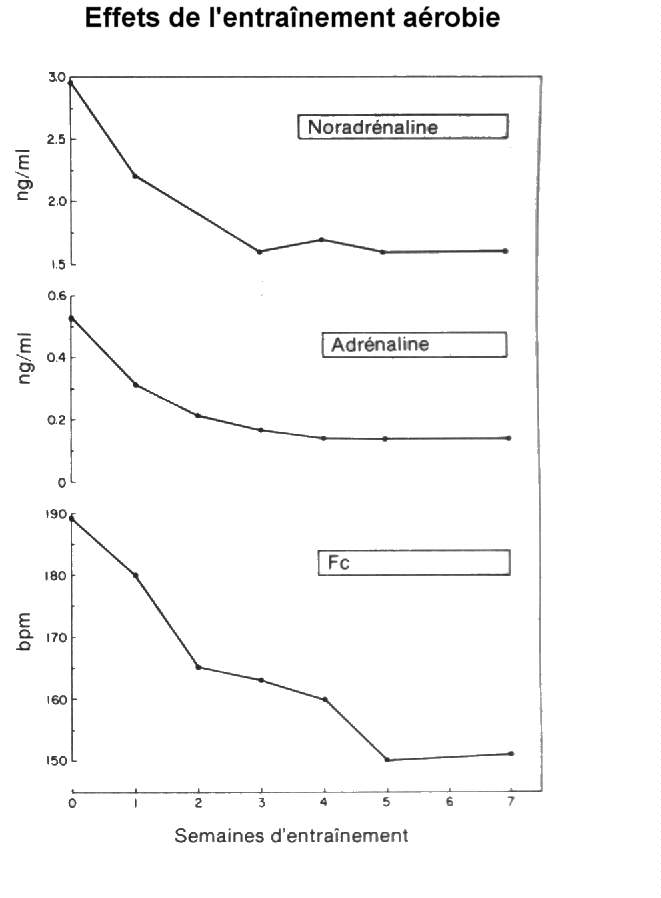 Ÿ
Ÿ
Sur des patients coronariens ayant une
fonction ventriculaire gauche sous-jacente normale ou peu altérée le RE
augmente la VO2 Max SL (limitée par les symptômes) d'environ 22% et
la différence artério-veineuse en oxygène d'environ 20%; On note aussi chez les
coronariens entraînés une diminution des triglycérides de 8 à 33%, du
cholestérol LDL de 6 à 15% et une augmentation du HDL de 10 à 39%, et une
augmentation de la lipoprotéine-lipase (lipolytique).
La réduction du risque de décès est de 25%
pour les coronariens entraînés. Le diamètre moyen des sténoses en % diminue de
40%. Pour des sténose > à 50% la progression est de 61%.
Ÿ Chez les insuffisants cardiaques le RE augmente la
VO2 Max SL d'environ 23% (fraction d'éjection moyenne à 24%), voire
20% chez les insuffisants dont la fonction ventriculaire gauche est la plus altérée
(fraction d'éjection moyenne à 19%).
Ÿ Chez les transplantés cardiaques le RE augmente en
moyenne de 26% leur VO2 Max SL.
Ÿ Chez les transplantés cardiaques le RE combat la
déminéralisation osseuse et l'atrophie musculaire induite par les corticoïdes.
Ÿ Il a été relevé des améliorations de 50% et même 77%
de VO2 Max en post-infarctus, dans un groupe de patients s'adonnant
au marathon 5 ans après l'accident cardiaque.
Ÿ Chez des patients dont la FES était sévèrement
déprimée, il a été relevé une amélioration de 23% de VO2 Max avec
recul du seuil anaérobique sans augmentation du débit cardiaque, c'est-à-dire
par une amélioration de la différence artério-veineuse (CaO2 - Cv02),
une meilleure distribution sanguine, une meilleure perfusion globale du muscle,
une meilleure extraction d'O2, une augmentation de la capacité
oxydative des fibres musculaires.
Ÿ Chez des patients classe NYHA 1 ayant subi une
chirurgie valvulaire (RVAo), un RE de 8 semaines a mis en évidence une
amélioration de la capacité aérobique de 24%.
Ÿ Diminution de la Fc de 5 à 15%;
Ÿ Diminution de la TAS de 1 à 2 cmHg et de la TAD de 1
cmHg;
Ÿ Diminution du débit cardiaque pour une même charge
de 10%;
Ÿ Amélioration des mécanismes de captation de l'O2
de 5%;
Ÿ Augmentation du volume respiratoire courant à
l'exercice;
Ÿ Amélioration de 10 à 40% des capacités maximales
d'effort
Ÿ Amélioration de la qualité de vie;
Ÿ Amélioration de la capacité pulmonaire de diffusion;
Ÿ Recul du seuil d'apparition de la dyspnée d'effort;
Ÿ Amélioration de la force des muscles respiratoires
d'environ 20%
Ÿ Récupération fonctionnelle accélérée du myocarde
hiberné;
Nota: en
péri-infarctus il existe une zone musculaire sidérée qui peut récupérer à moyen
ou long terme. Le RE est un élément favorisant cette récupération;
Ÿ Récupération plus rapide du baroréflexe;
Nota: à
l'état normal toute baisse de la tension artérielle engendre immédiatement une
accélération du rythme cardiaque et une adaptation réflexe de la tension. 40%
des patients post-infarctus ont une altération du baroréflexe qui persistera
jusqu'à 3 mois, entraînant des troubles du rythme. L'activité physique est le
moteur essentiel de la récupération du baroréflexe quelque soit le stade
initial de l'infarctus;
Ÿ Recul, voire disparition du seuil d'angor;
Ÿ disparition de l'angor chez 80% des patients
monotronculaires;
Ÿ disparition de l'angor chez 60% des patients
bitronculaires;
Ÿ disparition de l'angor chez 16% des patients
tritronculaires;
Ÿ Amélioration de la fonction propre du myocarde;
Ÿ Amélioration de la viscosité du sang;
Ÿ Diminution de l'activité sympathique;
Ÿ Diminution de la noradrénaline circulante (élément
du pronostic vital) et des catécholamines;
Ÿ Diminution des extrasystoles ventriculaires (ESV);
Ÿ Augmentation du tonus parasympathique;
Ÿ Augmentation des capacités vasodilatatrices des
artères musculaires;
Ÿ Augmentation du rapport HDL / LDL;
Ÿ Meilleur équilibre glycémique et possibilité de
réduire les doses thérapeutiques du diabétique quelque soit sa dépendance à
l'insuline;
Ÿ Amélioration du pronostic vital de 23%. Une
mortalité inférieure à 2% sur 5 ans est relevée dans des groupes suivant un RE
en stade III pour une mortalité de 5.6% dans les groupes ne suivant pas de RE.
Notons que 2% est proche du taux de mortalité de la population saine;
Ÿ Réduction de la susceptibilité de déclenchement
d'arythmie grave;
Ÿ Ralentissement voir régression du processus de
l'athérosclérose ;
Ÿ Gain de 1 à 3 classes NYHA, de 30% de VO2
Max dans les cardiopathies valvulaires opérées;
Ÿ Reprise du travail à un an de 81% de cardiopathes
valvulaires opérés ayant suivi un RE pour 61% n'en ayant pas suivi;
Ÿ Dans les artériopathies des membres inférieurs, on
obtient une augmentation de plus de 200% de la distance parcourue, un meilleur
contrôle des risques, puisque ces patients se situent entre 50 et 60% de risque
coronarien;
Ÿ Dans les stades extrêmes des AMI, le RE permet
souvent de conserver une autonomie minimum et d'éviter les complications de
l'amputation et de la désadaptation à l'effort;
Ÿ Réduction du risque de récidive d'IDM de 22% sur 1 à
3 ans;
Ÿ Réduction du risque de mort subite de 37% à un an;
Analyse des raisons d'abandon du programme de
réentraînement à l'effort par les patients cardiaques
Un an après avoir quitté le centre de
rééducation 80% des patients cardiaques ont abandonné le programme de
réentraînement à l'effort.
Etude du Mont Sinaï hospital sur les raisons de
l'abandon des programmes d'entretien physique
"Quelles
sont dans l'ordre les meilleures motivations à poursuivre un programme de
réentraînement à l'effort?"
Ø Opinion et attitude
Ø Thérapeutique
Ø Moniteur
Ø Diversité
Ø Aérobie
Ø Approche par équipe
Ø Implication
Ø Test d'objectif
Ø Non compétition
"Quelles
sont les qualités d'un bon programme de réentraînement à l'effort?"
Ø Diversité
Ø Aérobie
Ø Relaxant et divertissant
Ø Individualisé
Ø Attitude
Ø Thérapeutique
Ø Isotonique
Ø Non compétitif et amusant
Il est intéressant de noter l'importance de
la demande ludique.
ü le RE pratiqué assidûment permet d'obtenir les mêmes
effets que les médicaments, avec cependant des facteurs de risque réduits et
une tension diastolique plus faible;
ü diminution de TAS dans 96% des cas;
ü chez l'hypertendu, l'exercice physique assidu permet
d'éviter la mise sous thérapeutique médicamenteuse, diminue ses facteurs de
risque, diminue TAS jusqu'à 15 mmHg et TAD jusqu'à 12 mmHg;
ü Il semble que les pressions systolique et
diastolique puissent être abaissées par un programme d’exercices aérobies. Chez
les patients atteints de maladie coronaire et ceux au seuil d’hypertension, les
effets de l’entraînement physique sur la pression sanguine sont plus impressionnants.
Une des études réalisées démontre une chute de la pression systolique moyenne
de patients d’âge moyen au repos de 18,5 à 17,7 kPa après 4 à 6 semaines
d’entraînement par intervalles. En outre, à une même intensité d’exercice
sous-maximal, la pression systolique chuta de 23 à 20,6 kPa (173 à 155 mmHg) et
la pression diastolique, de 12,2 kPa à 10,5 kPa. Il serait prudent de
recommander de l’exercice physique dans les programmes thérapeutiques de
l’hypertension. Cette réduction peut être causée par la diminution de la
quantité de catécholamines (épinéphrine et norépinéphrine) libérée après un
entraînement.
dans les pathologies respiratoires

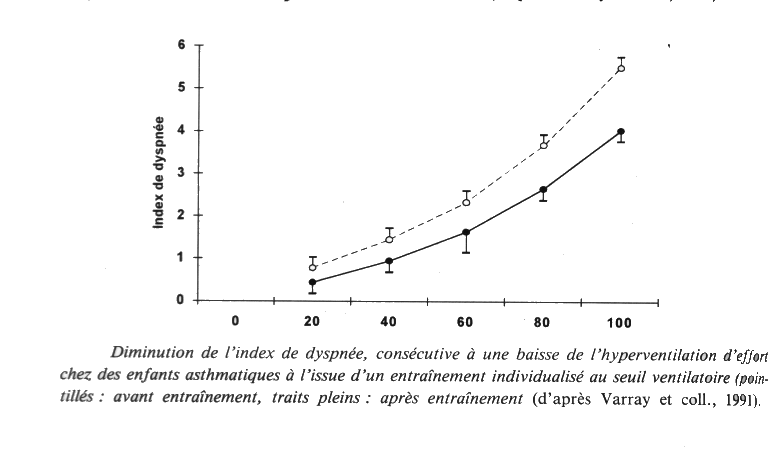
F Chez les asthmatiques, le RE diminue la consommation
de médicaments, provoque une baisse de la fréquence et de l'intensité des
crises, une meilleure efficacité ventilatoire et une diminution générale de
l'anxiété des enfants. Le RE recule le seuil d'apparition de la crise d'asthme.
F Dans les BPCO on obtient une amélioration de
l'endurance, une diminution des lactates, une diminution de VE pour une même
charge, une augmentation de VO2 (19%), une puissance au seuil
ventilatoire plus élevée (6 à 9%), une diminution de la sensation de dyspnée et
un recul du seuil ventilatoire. Le long terme est le mode le plus profitable du
RE si le patient reste assidu.
F Dans l'emphysème on obtient une augmentation moyenne
de la puissance au seuil de 13%.
F L'amélioration majeure reste le recul du seuil de
dyspnée.
La personne âgée
est une cible prioritaire du RE:
þ un RE à intensité de 35 à 79% de Fc Max entraînera
une augmentation de VO2 Max de 7 à 24%, un RE de 80 à 89% de Fc Max
une augmentation de VO2 Max de 22 à 38%. On a noté:
þ des améliorations de VO2 de 40%,
þ l'amélioration de l'autonomie,
þ une diminution des facteurs de risque de 39%,
þ une amélioration de la force des muscles
respiratoires,
þ un recul du seuil de dyspnée,
þ un recul du seuil anaérobique,
þ amélioration des capacités d'extraction de l'O2,
þ une augmentation de la force motrice,
þ un ralentissement de l'ostéoporose,
þ une diminution de l'incidence des fractures,
þ une meilleure utilisation des lipides,
þ une économie du glycogène,
þ une augmentation de la tolérance au glucose et à
l'insuline,
þ une diminution de la masse grasse,
þ une augmentation de la masse maigre,
þ une diminution de la FCR de 8%,
þ une diminution de la Fc sous maximale de 7%,
þ une augmentation de 11% de la souplesse,
þ une amélioration du profil métabolique (20%),
þ une amélioration du profil tensionnel,
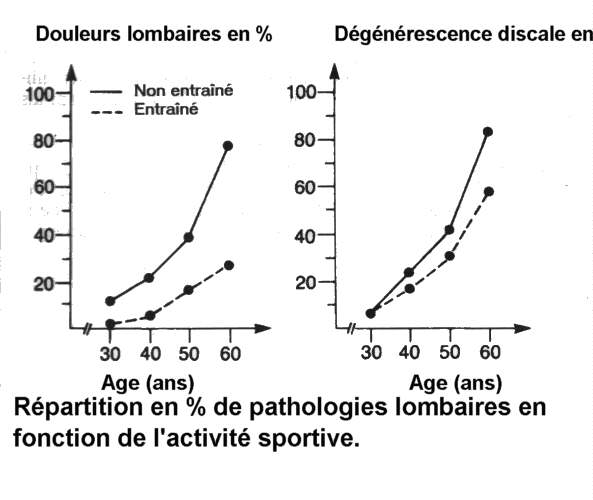
þ une amélioration de l'agilité, de l'équilibre et de
la coordination,
þ une amélioration de l'humeur et de la qualité de
vie,
Chez des sujets jeunes, l’amélioration
moyenne du VO2 Max après un entraînement de 8 à 12 semaines se situe
entre 5 et 20%. Le VO2 Max le plus élevé se retrouve chez les
athlètes qui se livrent à des activités d’endurance puisque l’entraînement a
pour effet d’augmenter la quantité d’oxygène extraite par chaque fibre
musculaire lorsque l’apport d'oxygène n’est pas augmenté.
Sous l'influence de l'effort, le diamètre
des artères coronaires augmente, la résistance diminue, la masse musculaire
augmente rapidement de 20%, la DAV augmente de 8 à 13%, le débit cardiaque
diminue de 9 à 14% la FC de 11 à 14.5%, VO2 diminue de 2 à 5% et PA de 7 à 14%,
le volume sanguin de 16% après 8 mois d'entraînement.
L'activité enzymatique peut augmenter de 60%
et VO2 Max peut augmenter de 15 à 30% au cours des trois premiers mois jusqu'à
plus de 50% après deux ans, et retour
au valeur de départ en cas d'arrêt de
l'entraînement en moins de six mois.
Comparaison
des effets de l’entraînement chez des hommes d’âge moyen
|
Activité habituelle |
% de FC Max |
Mode d'exercice |
Amélioration de VO2 Max |
|
Course |
90% |
tapis roulant |
11,7% |
|
Marche |
87% |
tapis roulant |
23,6 % |
|
Cyclisme |
87% |
ergocycle |
23,6% |
|
Cyclisme |
82% |
ergocycle |
17,4 % |
|
Jogging |
84% |
tapis roulant |
13,3% |
|
Tennis |
65% |
tapis roulant |
5,7% |
L'entraînement anaérobie entraîne une
augmentation de créatine de 5% de CP de 35% d'ATP libre de 18% et de glycogène
de 32%.
dans le traitement des surcharges
adipeuses

Ø Chez l'obèse en 8 semaines de RE intense on obtient
une réduction d'environ 50% de la réponse insulinique à une charge glucosée,
entraînant un effet bénéfique sur le métabolisme lipidique, la tolérance glucidique,
la tension, le poids, le rapport HDL / LDL, le rapport masse maigre / masse
grasse, une augmentation de VO2 Max, des performances physiques et
une amélioration de l'état psychologique.
Ø Un homme de 40 ans peut espérer perdre
Ø Une étude sur des patients ayant une triglycéridémie
de stade IV fait apparaître une baisse moyenne de 1.3 g/l.

Ø Il faut
en moyenne compter sur une perte de 100 à

Ø Il faut rappeler que le système hormonal de la femme
et la rétention hydro-saline qu'il provoque (surtout en cas d'utilisation de la
pilule contraceptive) fausse considérablement les mesures par le poids. Il est
conseillé de suivre l'efficacité du traitement par les mesures des plis cutanés
et des circonférences.
Ø Les changements de composition corporelle après un
programme de musculation sont les suivants:
- Peu ou pas de
changement du poids total.
- Diminution
considérable de la masse adipeuse totale et relative.(+ chez la femme)
- Augmentation
considérable de la masse maigre due à l’augmentation de la masse musculaire (+
chez l’homme)




Une
revue des études consacrées au contrôle de la masse corporelle pendant une
période de 10 ans, présente un taux d’abandon de 20 à 80%. De ceux qui
restèrent fidèles au programme, moins de 25% perdirent
Discussion à propos du RE en amaigrissement
Des études comparatives ont mis en évidence
qu'il était impossible d'atteindre en 30 minutes d'exercice quotidien, le total
des dépenses physiques des gros travailleurs de l'industrie lourde (1876
Kcal/j), chez qui était relevé le plus faible taux de maladies coronariennes.
En fait il faut relier l'augmentation du taux de maladie coronarienne pour des
travailleurs ayant une dépense physique moindre (1473 Kcal/J et 865 Kcal/j)
avec la persistance des autres facteurs de risque notamment tabagisme, alcool
et alimentation. Dans une étude Haskell a déterminé qu'une dépense quotidienne
supérieure à 300 Kcal (une ½ heure à une heure de marche rapide) abaissait
significativement le risque coronarien, et que ce chiffre ne progressait pas en
cas d'activité plus intense de 500 à 800 Kcal par jour. Il semble exister un seuil
énergétique de 2000 Kcal/semaine au delà duquel le risque de maladie
coronarienne est diminué de 50%. Cependant, il est nécessaire d'appréhender
simultanément l'implication des autres facteurs de risque.
Une autre étude a mis en évidence que la
dépense calorique de 30 minutes d'exercice était trop faible pour assurer un
amaigrissement réel et rapide. Ce calcul sec élimine d'autres facteurs associés
dont l'importance s'accroît au fur et à mesure de l'entraînement comme:
F
l'augmentation de l'insensibilité à l'insuline,
F
l'accroissement de l'utilisation des lipides en pourcentage et en valeur,
F
l'augmentation du métabolisme de base.
F
la diminution du mécanisme de stockage des acides gras...

La dépense calorique théorique est justement
trop théorique, car elle est basée sur des tables réalisées sur une série
d'individus à un moment donné dans une situation donnée. La dépense calorique
théorique devrait être étudiée dans un contexte de temps en fonction notamment
de la dépense physique, du type d'alimentation, et de l'évolution du
métabolisme de base, et des différences physiologiques individuelles. Compte
tenu des difficultés et des conditions de ce type d'étude (bombe
calorimétrique), il apparaît peu probable qu'on arrive à un résultat prochain.
Il faut donc continuer à s'en remettre à l'empirisme et à l'expérimentation.
Les résultats des expérimentations prouvent que RE et diététique associées sont
plus efficaces pour obtenir une perte de masse adipeuse dans les obésités
communes que RE ou diététique seuls. A priori, aujourd'hui et jusqu'à plus
ample informé, ce concept semble être le plus efficace.
Un réentraînement à l'effort de 6 à 12
semaines diminue l'hyperinsulinémie avec maintien de la glycémie, meilleure
utilisation du glucose et augmentation de la sensibilité à l'insuline.
Un entraînement régulier de 10 à 20 semaines
produit une augmentation de 20% de l'utilisation du glucose chez les
diabétiques DID sans diminution de la glycémie basale et de l'excrétion
urinaire de glucose.
Des études ont mis en évidence que le RE
collectif engendre un arrêt ou une diminution de la consommation de tabac chez
20 à 30 % des participants.
D'autres études prouvent que les patients
pris en charge en RE fument moins.
L'absence d'explication physiologique de ces
faits donne à penser que l'origine en serait plutôt psychologique et due à une
meilleure information et sensibilisation aux méfaits du tabac.
Liste des mesures et équivalences
1 W 1
joule.s 60 J/min 0.01433 kcal.min
1 W 0.0239
Kcal/s 1.314 CV 6.12 kgm/min
1kcal.min 69.767
W 0.093557 CV
1CV 736
W 4476 kgm/min 10.5 kcal/min
1 mlO2/min 0.34W
L’unité est le Joule correspondant au
travail d’une force de 1 Newton se déplaçant de 1m dans la direction de la
force.
1 cal 4.186
J
1 kcal 4.186
kJ
1 kgm 9.80665
J 0.49 ml O2 0.1635 W
1 kJ 0.239
kcal
1 MET 0.83
Kcal 3.5 ml O2/kg/min
L’unité est le Pascal correspondant à la
pression d’une force de 1 Newton/m2.
1 kPa 7.5
mmHg
1 kPa 7.5
Torr
1 mmHg 1
Torr
1 mmHg 0.133
kPa
1 l/min 44.6
mmol/min O2 ou CO2
1 mmol/min 0.022
l/min
1 ml% 0.0446
mmol/l
1 mmol/l 24
ml%
L’unité est le Newton correspondant à la
force qui communique à une masse de
1 kgp 9.81
N
Chaleur de combustion des aliments Coef
Berthelot Coef Rübner
Glucides
17.7 kJ/g 17.1 kJ/g
Protides
18.4 kJ/g 17.1 kJ/g
Lipides
39.8 kJ/g 37.6 kJ/g
Equivalence énergétique des gaz O2 CO2
Glucides
21.3 kJ/l 21.3
kJ/l
Protides
18.8 kJ/l 23.6
kJ/l
Lipides
19.6 kJ/l 27.6
kJ/l
Coefficient moyen de l’oxygène : 20
kJ/l soit 5 kcal/l
1 degré de pente = 1.78% de la pente